
SIS erklärt: Rechtsgrundlagen, Einführung, digitale Tools und Tipps zur effizienten, rechtskonformen Pflegedokumentation.
Die SIS (Strukturierte Informationssammlung) ist ein standardisiertes Instrument, das die Pflege in Deutschland erleichtert, indem es die individuelle Situation von Pflegebedürftigen strukturiert erfasst. Sie reduziert den Dokumentationsaufwand und fokussiert sich auf Abweichungen von geplanten Maßnahmen, wodurch Pflegekräfte mehr Zeit für die eigentliche Betreuung haben.
Die Einführung der SIS verbessert die Pflegequalität, spart Zeit und erfüllt gesetzliche Anforderungen. Digitale Lösungen machen die Umsetzung noch effizienter und erleichtern MDK-Prüfungen.
Die rechtliche Basis für die SIS (Strukturierte Informationssammlung) ist in § 113 SGB XI verankert, der die Qualitätsstandards in der Langzeitpflege in Deutschland regelt [2]. Mit dem Zweiten Pflegestärkungsgesetz (PSG II) wurde das Strukturmodell als bundesweite Initiative eingeführt, um den Dokumentationsaufwand in Pflegeeinrichtungen zu reduzieren.
Ein zentraler Aspekt ist die sogenannte Kasseler Erklärung. Diese legt fest, dass es rechtlich ausreicht, nur Abweichungen von den routinemäßigen Grundpflegemaßnahmen zu dokumentieren, sofern die Standardabläufe im internen Qualitätshandbuch der Einrichtung klar festgelegt sind. Dieses Prinzip wird oft als „Immer-so-Beweis“ bezeichnet [2].
„Eine Leistungsbeschreibung der routinemäßig erbrachten Maßnahmen der Grundpflege in der Einrichtung befreit von dem Einzelnachweis und hat rechtlichen Bestand, wenn der Rahmen eingehalten wird." – Kasseler Erklärung [2]
Die Dokumentationspflichten unterscheiden sich je nach Art der Leistung:
| Leistungsart | Rechtsgrundlage | Dokumentationspflicht |
|---|---|---|
| Grundpflege | SGB XI | Nur Abweichungen dokumentieren (Abweichungsdokumentation) |
| Behandlungspflege | SGB V | Einzelnachweis für jede Maßnahme erforderlich |
| Risikoeinschätzung | § 113 SGB XI | Matrix mit 5–6 wissenschaftlichen Risikobereichen (z. B. Sturz, Dekubitus) |
Diese klare Abgrenzung der Pflichten ist nicht nur eine Grundlage für die interne Dokumentation, sondern auch entscheidend für die Qualitätsbewertung durch den Medizinischen Dienst (MD). Diese rechtlichen Vorgaben beeinflussen maßgeblich, wie die pflegerische Qualität geprüft und bewertet wird.
Der Medizinische Dienst (MD) hat seine Prüfverfahren speziell auf das Strukturmodell und die SIS abgestimmt. Dabei liegt der Fokus weniger auf der formalen Vollständigkeit der Dokumentation, sondern vielmehr auf der individuellen pflegerischen Ausrichtung [3].
Besonderes Augenmerk legen die Prüfer auf den Abschnitt B der SIS, in dem die Perspektive des Bewohners aus der Ich-Perspektive dargestellt wird. Hier prüfen sie, ob ein echter Verständigungsprozess zwischen Pflegekraft und Bewohner stattgefunden hat. Auch die Risikomatrix (C2) wird genau analysiert – sie muss aktuelle Informationen zu Bereichen wie Mobilität, Schmerzmanagement oder Demenzversorgung enthalten [3].
„Es [das Strukturmodell/die SIS] beinhaltet verbindliche Aussagen der zuständigen Behörden und der höchsten Ebene der Medizinischen Dienste der Krankenversicherung, des MDS." – Elisabeth Beikirch [3]
Einrichtungen, die ihre SIS-Dokumentation individuell und passgenau gestalten, schneiden bei MD-Prüfungen besser ab. Standardisierte oder kopierte Maßnahmenpläne fallen den Prüfern hingegen schnell negativ auf [3].
Die Einführung der SIS (Strukturierte Informationssammlung) bringt eine grundlegende Änderung in der Pflegedokumentation mit sich. Im Mittelpunkt steht der Maßnahmenplan, der sowohl pflegerische als auch betreuende Maßnahmen individuell zusammenführt [1].
„Das Strukturmodell führte zusätzlich anstelle des Begriffs Pflegeplanung den Begriff Maßnahmenplan ein, der gleichermaßen individuelle, pflegerische und betreuende Maßnahmen zur Gewährleistung eines gleichbleibenden Qualitätsniveaus in der Versorgung und Begleitung pflegebedürftiger Personen beinhaltet." – D. Meitzner [1]
Um diese neue Dokumentationslogik erfolgreich umzusetzen, sind klare Schritte und Strategien essenziell. Der Prozess lässt sich in vier Phasen unterteilen:
Die Einführung der SIS bringt nicht nur organisatorische, sondern auch menschliche Herausforderungen mit sich. Zeitmangel wird von 41 % der Pflegekräfte als größtes Hindernis genannt [4]. Zudem begegnen erfahrene Mitarbeitende Neuerungen oft mit Skepsis, insbesondere wenn diese ihre gewohnten Abläufe betreffen.
Ein weiteres Problem entsteht, wenn die SIS als reine Formalität gesehen wird und keine wirklich individuellen Maßnahmenpläne entstehen – was ihren eigentlichen Zweck verfehlt [5].
Um diese Schwierigkeiten zu bewältigen, können folgende Ansätze hilfreich sein:
Einrichtungen, die strukturierte Schulungsprogramme anbieten, berichten von 22 % weniger Compliance-Verstößen und 19 % höherer Zufriedenheit bei Mitarbeitenden und Bewohnern. Diese Zahlen zeigen, wie wichtig es ist, in eine sorgfältige Einführung der SIS zu investieren [4].
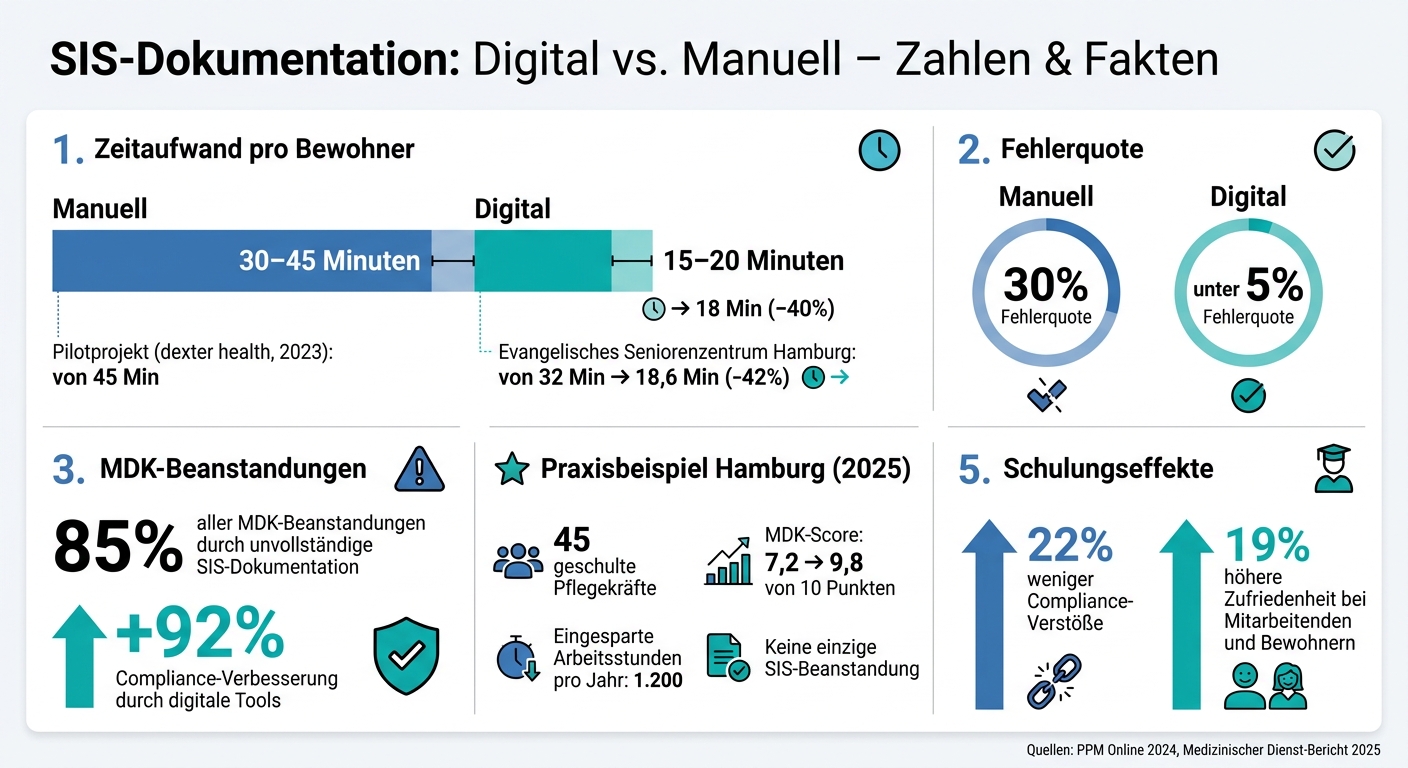
SIS-Dokumentation: Digitale Tools vs. Manuelle Erfassung – Zahlen & Fakten
Die manuelle SIS-Dokumentation frisst Zeit. Laut einer Studie von PPM Online aus dem Jahr 2024 brauchen Pflegekräfte durchschnittlich 30 bis 45 Minuten pro Bewohner, um die SIS-Daten per Hand zu erfassen. Digitale Tools können diesen Zeitaufwand auf 15 bis 20 Minuten reduzieren – und gleichzeitig die Fehlerquote von 30 % auf unter 5 % senken [6][7].
Diese digitalen Lösungen erstellen strukturierte Dokumentationen automatisch, überprüfen Pflichtfelder in Echtzeit und liefern vollständige Prüfprotokolle für MDK-Kontrollen. Der Medizinische Dienst-Bericht 2025 zeigt, dass 85 % aller MDK-Beanstandungen auf unvollständige SIS-Dokumentationen zurückzuführen waren. In Einrichtungen, die digitale Unterstützung nutzen, verbesserten sich die Compliance-Werte um 92 % [8]. Solche Effizienzsteigerungen machen spezialisierte digitale Tools zu einem unverzichtbaren Bestandteil der Pflege.
Der dexter health SIS-Assistent nutzt KI-gestützte Sprachdokumentation, um den Prozess zu vereinfachen: Pflegekräfte können während oder direkt nach einem Bewohnergespräch ihre Beobachtungen einsprechen. Das System strukturiert die Inhalte automatisch und erstellt einen Entwurf für den Maßnahmenplan. Gleichzeitig führt das Tool eine vorläufige Risikoanalyse durch, die von der Fachkraft überprüft und ergänzt wird.
Das Herzstück dieser Technologie ist das „Human-in-the-Loop"-Prinzip: Die KI liefert die Basis, aber die fachliche Entscheidung bleibt in der Hand der Pflegekräfte. In einem Pilotprojekt mit 10 Einrichtungen im Jahr 2023 wurde die Bearbeitungszeit pro Bewohner von 45 auf 18 Minuten reduziert – eine Zeitersparnis von 40 % [7].
„Transformed our SIS from paper chaos to 15-min digital process" – Pflegedirektorin Anna Müller, Seniorenresidenz Berlin (2025) [7]
Ein Beispiel aus der Praxis zeigt, wie effektiv das Tool ist: Im ersten Quartal 2025 führte das Evangelische Seniorenzentrum Hamburg (120 Betten) den dexter health SIS-Assistenten ein. Unter der Leitung von Pflegeleiterin Dr. Lena Schmidt wurden 45 Pflegekräfte auf die Vorteile der Spracheingabe geschult. Die Ergebnisse sprechen für sich: Die Dokumentationszeit pro Bewohner sank um 42 % (von 32 auf 18,6 Minuten), der MDK-Score stieg von 7,2 auf 9,8 von 10 Punkten – und es gab keine einzige Beanstandung der SIS-Dokumentation. Zudem wurden jährlich 1.200 Arbeitsstunden eingespart [7]. Diese Zahlen zeigen, wie reibungslos die Lösung in den Pflegealltag integriert werden kann und welche Verbesserungen sie mit sich bringt.
Ein weiterer Vorteil des dexter health SIS-Assistenten ist die problemlose Integration in bestehende Pflegesysteme. Dank standardisierter Schnittstellen können die SIS-Daten direkt in die vorhandene Systemlandschaft übernommen werden – ohne Doppeleingaben oder Medienbrüche.
Für Einrichtungen, die den Einstieg planen, empfiehlt sich ein Pilotstart in kleinen Teams: Beispielsweise mit 5 bis 10 Pflegekräften über einen Zeitraum von vier Wochen. Während dieser Testphase liefern die integrierten Analysen klare Einblicke in die eingesparte Zeit – eine solide Grundlage für die Entscheidung, ob die Lösung auf weitere Bereiche ausgeweitet wird [7]. Die Preisgestaltung wird individuell an die Größe der Einrichtung angepasst und ist auf Anfrage erhältlich.
Digitale Tools machen die Dokumentation nicht nur effizienter, sondern zeigen auch, wie die Strukturierte Informationssammlung (SIS) die Pflegequalität und die Ergebnisse von MDK-Prüfungen positiv beeinflussen kann.
Die SIS verändert die Betreuung von Bewohnern in Pflegeeinrichtungen grundlegend. Sie ermöglicht es, die Wünsche und Bedürfnisse der Bewohner direkt in den Maßnahmenplan einzubinden. Das Ergebnis? Eine individuellere Pflege, die auf die spezifischen Bedürfnisse jedes Einzelnen zugeschnitten ist. Diese Herangehensweise verbessert nicht nur die Zusammenarbeit innerhalb des Pflegeteams, sondern minimiert auch Abstimmungsfehler und sorgt für eine durchgängige Versorgung [1].
Die optimierte Pflegepraxis durch die SIS zahlt sich besonders beim Ablauf von MDK-Prüfungen aus. Eine strukturierte und vollständige SIS-Dokumentation dient als überzeugender Nachweis gegenüber dem Medizinischen Dienst. Die Prüfer legen besonderen Wert darauf, ob die individuellen Bedürfnisse der Bewohner klar erfasst und die daraus abgeleiteten Maßnahmen nachvollziehbar dokumentiert sind.
Die gesamte Dokumentationskette – von der Ersterhebung über den Maßnahmenplan bis zur Evaluation – zeigt, dass das Pflegekonzept den Anforderungen des Zweiten Pflegestärkungsgesetzes (PSG II) entspricht. Einrichtungen, die das Strukturmodell konsequent nutzen, schaffen eine lückenlose, personenzentrierte Dokumentation. Diese entspricht nicht nur den Erwartungen des Medizinischen Dienstes, sondern stärkt auch die Qualität der Pflege insgesamt [1]. Die SIS ist damit ein zentraler Baustein der modernen Pflegepraxis.
Die Strukturierte Informationssammlung (SIS) ist längst mehr als nur eine bürokratische Vorgabe. Sie bildet die Grundlage für eine Pflege, die sich an den Bedürfnissen der Bewohner orientiert, dabei transparent bleibt und gleichzeitig den Pflegeteams die Arbeit erleichtert. Zudem erfüllt sie die Anforderungen für MDK-Prüfungen.
Deutschland bewegt sich in Richtung Digitalisierung: Ab Januar 2025 wird für alle gesetzlich Versicherten automatisch eine elektronische Patientenakte (ePA) erstellt. Pflegeeinrichtungen erhalten nach dem Einlesen der Versichertenkarte einen 90-tägigen Zugriff, um relevante Dokumente zu erstellen und zu verwalten [9]. Wer seine SIS-Dokumentation bereits jetzt digitalisiert, ist bestens auf diese Neuerungen vorbereitet. Die Digitalisierung schafft eine solide Grundlage, um Arbeitsprozesse mithilfe moderner Tools effizienter zu gestalten.
Hier setzt dexter health mit einem KI-gestützten SIS-Assistenten an. Dieses Tool unterstützt Pflegekräfte dabei, Ersterhebungen, Risikoeinschätzungen und Maßnahmenpläne strukturiert zu dokumentieren – und das direkt nach dem Bewohnerkontakt per Spracheingabe. Dank der Integration in bestehende Pflegedokumentationssysteme werden Doppeleingaben vermieden, was das Team entlastet und die Qualität der Dokumentation steigert.
Für Pflegeeinrichtungen, die ihre Prozesse weiterentwickeln möchten, bietet sich die Möglichkeit, individuelle Beratungsgespräche zu nutzen. So können maßgeschneiderte Lösungen bei klarer Preisgestaltung gefunden werden.
Mit diesen digitalen Hilfsmitteln wird die SIS zu einem echten Treiber für eine effizientere Pflege, weniger Dokumentationsaufwand und eine höhere Sicherheit bei Prüfungen.
Die Strukturierte Informationssammlung (SIS) sollte in regelmäßigen Abständen überprüft und, falls notwendig, angepasst werden. So wird sichergestellt, dass die Pflegequalität kontinuierlich aufrechterhalten bleibt und die Dokumentation stets den aktuellen Bedarf der zu pflegenden Person widerspiegelt.
Wenn ein Bewohner sich gegen Standardmaßnahmen entscheidet, ist es wichtig, dies klar und sachlich im Pflegeprozess zu dokumentieren. Notieren Sie dabei:
Diese Dokumentation sorgt nicht nur für Transparenz, sondern bietet auch eine rechtliche Absicherung.
Der Medizinische Dienst verlangt neben der Strukturierten Informationssammlung (SIS) auch eine Risikoeinschätzung sowie zusätzliche Unterlagen zur Pflegedokumentation. Diese Dokumente sind entscheidend, um den gesamten Pflegeprozess detailliert und fundiert bewerten zu können.