
Ohne präzise Schlagwörter und lückenlose Pflegedokumentation ist die Note 1,0 bei der MDK-Prüfung unmöglich.
Um bei der MDK-Prüfung die Bestnote 1,0 zu erzielen, ist eine präzise und vollständige Pflegedokumentation entscheidend. Der MDK bewertet nicht nur die Pflegequalität, sondern vor allem, wie diese dokumentiert wird. Fehlende Angaben oder unklare Formulierungen können schnell zu Punktabzügen führen – selbst bei hervorragender Pflege.
Wichtige Punkte für Ihre Dokumentation:
Tipp: Moderne KI-gestützte Tools zur Dokumentationsqualität können helfen, fehlende Schlagwörter zu ergänzen und die Dokumentation zu optimieren.
Die MDK-Bewertung spiegelt die Qualität Ihrer Dokumentation wider – nicht nur die Pflege selbst. Mit den richtigen Schlagwörtern, Schulungen und internen Prüfungen können Sie Ihre Bewertung nachhaltig verbessern.
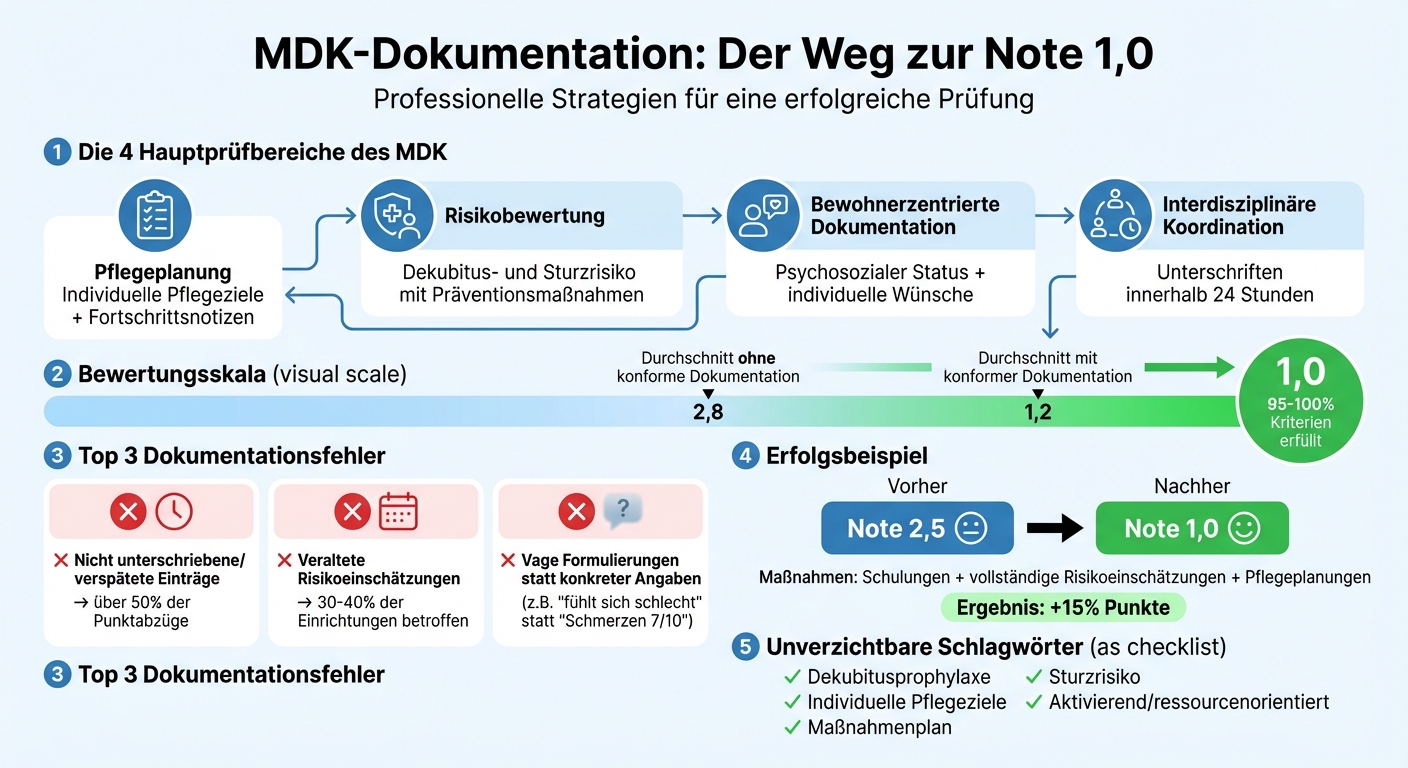
MDK-Dokumentation: 4 Hauptbereiche und häufigste Fehler für Note 1,0
Der MDK legt bei der Prüfung Ihrer Dokumentation großen Wert auf Vollständigkeit, Nachvollziehbarkeit, Aktualität und Bewohnerbezug. Diese Anforderungen basieren auf § 84 SGB XI und dienen der Sicherung der Qualität gemäß dem QualSG [1]. Um die Bestnote von 1,0 zu erzielen, müssen 95 bis 100 Prozent dieser Kriterien erfüllt sein [4].
Die Dokumentation sollte den aktuellen Pflegezustand präzise widerspiegeln [7]. Statt ungenauer Aussagen sind klare Formulierungen wie „Wundversorgung täglich bis 15.05.2026 kontrollieren“ notwendig [2].
Fehler wie unvollständige Eintragungen können zu Punktverlusten führen. So kann bereits eine ungenaue Risikoeinschätzung zur Sturzprävention bis zu 20 Prozent der Punkte im Bereich Qualitätsmaßnahmen kosten [3]. Einrichtungen mit vollständig konformer Dokumentation erreichten im Jahr 2025 im Durchschnitt die Note 1,2, während andere bei 2,8 lagen [7]. Im Folgenden werden die zentralen Dokumentationsbereiche näher betrachtet.
Der MDK fokussiert sich auf vier wesentliche Bereiche der Dokumentation:
Moderne, KI-gestützte Tools zur Dokumentationsoptimierung können helfen, fehlende Schlüsselwörter zu identifizieren. Neben den Prüfkriterien spielen typische Fehler eine zentrale Rolle bei Punktabzügen.
Häufige Fehler sind vage Formulierungen wie „Patient fühlt sich schlecht“ statt konkreter Angaben wie „Schmerzen 7/10, Paracetamol 1 g verabreicht“ [6]. Laut MDK-Berichten entfallen über 50 Prozent der Punktabzüge auf nicht unterschriebene oder verspätete Einträge [6]. Ein weiteres Problem sind veraltete Risikoeinschätzungen, die in 30 bis 40 Prozent der Einrichtungen zu Punktverlusten führen und die Bestnote verhindern [6].
Ein Beispiel aus Bayern zeigt, wie es besser geht: Eine Einrichtung verbesserte ihre Note von 2,5 auf 1,0, indem sie Schulungen zu Schlüsselwörtern durchführte und vollständige Risikoeinschätzungen sowie Pflegeplanungen umsetzte. Das Ergebnis war ein Punktzuwachs von 15 Prozent [7].
Im nächsten Abschnitt erfahren Sie, welche Schlüsselwörter in der Dokumentation besonders wichtig sind.
Präzise Schlagwörter sind der Schlüssel zu einer hohen MDK-Bewertung. Der MDK orientiert sich an fünf Grundprinzipien: vollständig, sachlich, verständlich, zeitnah und individuell. Selbst bei fachlich korrekter Pflege können fehlende Schlüsselbegriffe die Bewertung negativ beeinflussen.
Um eine aktivierende und ressourcenorientierte Pflege zu dokumentieren, sollten Sie positive und konkrete Formulierungen verwenden. Begriffe wie „Ressourcen fördern“ oder „Fähigkeiten erhalten“ verdeutlichen Ihren Ansatz. Vermeiden Sie hingegen ungenaue Ausdrücke wie „gut“ oder „unruhig“. Stattdessen sollten Sie präzise Beobachtungen festhalten, z. B.: „Bewohner wandert nachts für 2 Stunden auf dem Flur.“ Solche Formulierungen entsprechen den Anforderungen an eine objektive Sprache.
Im Folgenden finden Sie wichtige Schlagwörter für die Bereiche Pflegeplanung, Risikoeinschätzung und MDK-konforme Dokumentation.
Eine MDK-konforme Pflegeplanung erfordert spezifische Schlagwörter wie: Individuelle Pflegeplanung, Pflegeziele, Maßnahmenplan und personenzentriert. Diese Begriffe verdeutlichen, dass die Pflege individuell und strukturiert erfolgt.
Pflegeziele sollten immer messbar und auf die jeweilige Person abgestimmt sein. Statt einer allgemeinen Aussage wie „Mobilität verbessern“, könnten Sie schreiben:
„Pflegeziel: Gehstrecke von 10 m auf 20 m steigern bis 30.06.2026, Maßnahme: dreimal wöchentlich Mobilitätstraining.“
Der Begriff aktivierend sollte regelmäßig verwendet werden, um den Fokus auf die Förderung der Selbstständigkeit zu legen.
Statt routinemäßige Handlungen zu dokumentieren, sollten Sie Abweichungen und besondere Vorkommnisse festhalten. Dies zeigt, dass Veränderungen systematisch erfasst werden.
Für die Risikoeinschätzung sind die Kategorien Dekubitus und Sturz besonders wichtig. Jede dieser Kategorien sollte durch einen Maßnahmenplan mit klaren Präventionsschritten ergänzt werden.
Standardformulare für Risikoeinschätzungen und Vitalzeichen sind hilfreich, um sicherzustellen, dass alle Pflichtangaben enthalten sind. Begriffe wie Dekubitusprophylaxe, Sturzrisiko und Medikamentenplan sollten in der Dokumentation nicht fehlen. Diese Begriffe dienen nicht nur der Vorbereitung auf MDK-Prüfungen, sondern auch der rechtlichen Absicherung des Pflegepersonals.
Maßnahmen sollten unmittelbar dokumentiert werden, um Punktabzüge zu vermeiden.
Die Dokumentation muss sachlich, objektiv, nachvollziehbar und vollständig sein. Umgangssprache, Annahmen oder subjektive Bewertungen haben hier keinen Platz. Statt z. B. „Patient fühlt sich schlecht“ zu schreiben, sollten Sie konkret formulieren:
„Schmerzen 7/10 auf der Schmerzskala, Paracetamol 1 g um 14:30 Uhr verabreicht.“
Pflegeanamnese, Pflegeplanung und Evaluation sollten als durchgängiger Prozess erkennbar sein. Verwenden Sie nur offiziell anerkannte Abkürzungen oder erklären Sie diese in einer Legende, um Missverständnisse zu vermeiden.
Im nächsten Abschnitt wird erläutert, wie KI-Tools Ihnen helfen können, fehlende Schlagwörter zu identifizieren und Ihre Dokumentation weiter zu verbessern.
Moderne KI-gestützte Dokumentationssysteme helfen Pflegekräften dabei, automatisch die notwendigen Schlagwörter in ihre tägliche Dokumentation einzufügen. Das bedeutet, Sie können sich auf Ihre eigentlichen Aufgaben konzentrieren, während die Technologie sicherstellt, dass die Dokumentation den Anforderungen der MDK-Prüfung entspricht. Diese Unterstützung ergänzt die bestehenden Dokumentationsanforderungen perfekt.
Im stressigen Pflegealltag ist Zeitmangel oft ein großes Problem. KI-Tools ermöglichen es, direkt während der Arbeit mit Bewohnern zu dokumentieren, ohne dass wichtige Begriffe vergessen werden. Die Systeme erkennen automatisch, welche Schlagwörter für eine vollständige und rechtssichere Dokumentation erforderlich sind.
Die sprachbasierte Dokumentation bietet die Möglichkeit, Beobachtungen direkt während der Pflege mühelos festzuhalten. Ihre gesprochenen Worte werden von der KI in strukturierte, schlagwortreiche Einträge umgewandelt, wobei MDK-relevante Begriffe automatisch ergänzt werden.
Ein Beispiel: Wenn Sie sagen, „Frau Müller ist heute zweimal gestürzt, einmal morgens im Bad", fügt die KI automatisch den Begriff „Risikoeinschätzung" hinzu, um sicherzustellen, dass der Vorfall korrekt und vollständig dokumentiert ist.
Zusätzlich erkennt die KI unklare Formulierungen und schlägt präzisere Alternativen vor. Fehlen wichtige Informationen wie Risikoeinschätzungen zu Dekubitus oder Stürzen, Vitalzeichen oder Medikamentenpläne, weist die Software darauf hin – und das idealerweise, bevor die Dokumentation abgeschlossen wird. Anstelle von „Bewohner war unruhig" könnte die KI beispielsweise vorschlagen: „Bewohner wanderte von 22:00 bis 23:30 Uhr auf dem Flur". Diese automatische Qualitätsprüfung hilft nicht nur, rechtliche Risiken zu minimieren, sondern verbessert auch die Ergebnisse bei MDK-Prüfungen erheblich.
Um die Anforderungen des MDK langfristig zu erfüllen, ist es nicht nur wichtig, die richtige Technologie einzusetzen, sondern auch gut ausgebildete Mitarbeiter zu haben und regelmäßige interne Überprüfungen durchzuführen. Technologie allein reicht nicht aus – sie funktioniert nur, wenn Ihr Team sie korrekt nutzt. Daher sollten Sie Ihr Team gezielt schulen, damit wichtige Schlagwörter und Standards korrekt angewendet werden. Die Dokumentation ist nicht nur eine formale Pflicht, sondern auch ein rechtlicher Nachweis für die Einhaltung pflegerischer Standards [8].
Regelmäßige Schulungen sind entscheidend, um sicherzustellen, dass Ihr Team immer auf dem neuesten Stand der Dokumentationsanforderungen ist. Dabei sollten die fünf Grundprinzipien der Dokumentation – Vollständigkeit, Objektivität, Verständlichkeit, Zeitnähe und Individualität – im Fokus stehen. Ihre Mitarbeiter sollten lernen, objektive und faktenbasierte Beobachtungen festzuhalten und subjektive Einschätzungen zu vermeiden.
Auch Pflegeassistenten können nach einer entsprechenden Einführung bestimmte Aufgaben korrekt dokumentieren, wobei die Gesamtverantwortung weiterhin bei den Pflegefachkräften liegt. Um Missverständnisse zu vermeiden, die zu Abzügen durch den MDK führen könnten, sollten Sie standardisierte Formulare, beispielsweise für das Wundmanagement oder die Sturzrisiko-Einschätzung, verwenden. Zusätzlich hilft eine Legende mit zugelassenen Abkürzungen, Unklarheiten in der Dokumentation zu verhindern [8].
Regelmäßige Schulungen und interne Prüfungen ergänzen sich hierbei ideal, um die Dokumentationsqualität nachhaltig zu verbessern. Beide Maßnahmen wirken zusammen und sorgen für eine kontinuierliche Optimierung.
Interne Audits sind ein wirksames Mittel, um Schwachstellen in der Dokumentation frühzeitig zu erkennen und zu beheben – noch bevor eine MDK-Prüfung stattfindet. Dabei sollten Sie sich an dem binären Bewertungssystem des MDK orientieren, bei dem Kriterien entweder als „erfüllt“ (10 Punkte) oder „nicht erfüllt“ (0 Punkte) bewertet werden. Die offiziellen MDK-Ausfüllanleitungen bieten eine hilfreiche Grundlage, um genau zu verstehen, welche Nachweise für eine positive Bewertung erforderlich sind [9].
Ein Beispiel aus der Praxis zeigt, wie wichtig interne Prüfungen sind: Im Oktober 2011 erhielt der ambulante Pflegedienst „D“ in Westfalen-Lippe trotz hervorragender Kundenbewertungen (Note 1,0) für die Pflegeleistungen lediglich eine ausreichende Bewertung (3,8) vom MDK. Der Grund: Die Dokumentation konnte nicht belegen, dass Angehörige über den Umgang mit Demenz informiert wurden (Kriterium 16). Zudem fehlten in den Unterlagen Angaben zu individuellen Wünschen, etwa zur Körperpflege. Von 258 Kunden wurden 14 in die Stichprobe einbezogen [9].
„Die Pflegenoten beurteilen nicht das erreichte Ergebnis der pflegerischen Bemühungen, sondern bewerten im Wesentlichen nur die Qualität der Dokumentation." – SG Münster, Urteil vom 24.08.2012 [9]
Bei internen Audits sollten Sie daher gezielt prüfen, ob mündliche Beratungen, insbesondere zur Demenzpflege, in den Akten festgehalten sind. Ebenso wichtig ist, dass in jeder Bewohnerakte ein Erstgespräch dokumentiert ist und individuelle Wünsche, wie zum Beispiel zur Wassertemperatur beim Baden oder zur Auswahl der Kleidung, nachvollziehbar vermerkt sind [9].
Die Bestnote von 1,0 hängt entscheidend von einer vollständigen und nachvollziehbaren Dokumentation ab. Der MDK legt seinen Fokus auf die Qualität der Pflegedokumentation – nicht auf das tatsächliche Pflegeergebnis. Das bedeutet: Selbst wenn Ihre Bewohner hervorragend versorgt sind, können fehlende Schlagwörter oder unvollständige Einträge zu Abzügen führen.
Nutzen Sie präzise Schlagwörter in der Pflegeplanung, bei Risikobewertungen und Maßnahmen. Dokumentieren Sie außerdem individuelle Wünsche und Beratungen immer schriftlich, da mündliche Angaben nicht berücksichtigt werden.
Mit KI-gestützter Sprachdokumentation können relevante MDK-Schlagwörter automatisch integriert werden. Das macht Ihre Pflegequalität sichtbar – und das ohne zusätzlichen Aufwand.
Kombinieren Sie moderne Dokumentationstools mit regelmäßigen Schulungen und internen Überprüfungen, um sicherzustellen, dass jeder Eintrag den MDK-Vorgaben entspricht.
Optimieren Sie Ihre Dokumentation jetzt und setzen Sie die richtigen Schlagwörter konsequent ein. Das verbessert nicht nur Ihre MDK-Bewertung, sondern bietet Ihnen auch rechtliche Sicherheit.
Zu den häufigsten Lücken in der Pflegedokumentation zählen unvollständige Unterlagen, fehlende Einwilligungserklärungen sowie unzureichend vorbereitete Dokumentationen sowohl von Mitarbeitenden als auch von Bewohnern. Solche Versäumnisse können bei Überprüfungen durch den MDK (Medizinischer Dienst der Krankenversicherung) zu negativen Bewertungen führen und die Qualität der Pflege infrage stellen.
Pflegeziele und Maßnahmen sollten klar, präzise und sorgfältig dokumentiert sein. Dabei ist es wichtig, dass die Pflegeziele den SMART-Kriterien entsprechen. Diese Kriterien sorgen dafür, dass die Ziele spezifisch, messbar, erreichbar, realistisch und terminiert sind.
Warum ist das so entscheidend? Eine Dokumentation, die diese Anforderungen erfüllt, erleichtert nicht nur die Arbeit des Pflegepersonals, sondern stellt auch sicher, dass eine erfolgreiche Bewertung durch den MDK (Medizinischer Dienst der Krankenversicherung) möglich ist. Zudem trägt sie maßgeblich dazu bei, die Qualität der Pflegeprozesse und deren Nachvollziehbarkeit zu gewährleisten.
Klare, vollständige und regelmäßige Dokumentation ist der Schlüssel, wenn es darum geht, Sprachdokumentation rechtssicher und MDK-konform zu gestalten. Einheitliche Formulierungen und der Einsatz relevanter Schlüsselbegriffe tragen dazu bei, die Nachvollziehbarkeit und Konsistenz der Aufzeichnungen zu gewährleisten.
Ein weiterer wichtiger Punkt: Schulungen für das Personal. Sie sorgen dafür, dass alle Beteiligten wissen, wie sie korrekt dokumentieren und Fehler wie ungenaue oder missverständliche Einträge vermeiden können. Dabei gilt es auch sicherzustellen, dass sämtliche Inhalte den rechtlichen Vorgaben und Datenschutzrichtlinien entsprechen. Nur so lassen sich die Anforderungen des MDK erfüllen.