
Konkrete Anleitung zur DNQP‑konformen Dokumentation von Dekubitus und Sturz: Risikobewertung, Maßnahmenplanung, Zeitstempel, SIS und KI-Tools zur MDK-Vorbereitung.
Die Einhaltung der Expertenstandards des Deutschen Netzwerks für Qualitätsentwicklung in der Pflege (DNQP) ist entscheidend für die Qualitätssicherung in Pflegeeinrichtungen und die Vorbereitung auf MDK-Prüfungen. Sie definieren klare Vorgaben für die Dekubitus- und Sturzprophylaxe, die Pflegefachkräfte bei der Risikobewertung, Maßnahmenplanung und Dokumentation unterstützen. Fehlerhafte Dokumentation kann schwerwiegende Folgen für das Qualitätsprofil einer Einrichtung haben.
Wichtige Punkte:
Tipp: Digitale Tools wie KI-gestützte Dokumentationssysteme erleichtern die Umsetzung der Standards und verbessern die Effizienz bei der Vorbereitung auf Prüfungen.
Die rechtssichere Dokumentation der Dekubitusprophylaxe basiert auf den DNQP-Standards und folgt den drei Qualitätskriterien: Struktur-, Prozess- und Ergebnisqualität [1]. Dabei ist es entscheidend, systematisch Risiken zu erfassen, präventive Maßnahmen zu planen und deren Wirksamkeit zu überprüfen. Jeder Schritt sollte zeitnah und nachvollziehbar dokumentiert werden.
In deutschen Pflegeeinrichtungen wird die Braden-Skala häufig zur Risikobewertung genutzt. Sie bewertet sechs Kriterien – sensorische Wahrnehmung, Feuchtigkeit, Aktivität, Mobilität, Ernährung sowie Reibung und Scherkräfte – mit einer Punkteskala von 6 bis 23 [5]. Ein Wert unter 18 signalisiert ein Risiko, während Werte unter 9 auf ein sehr hohes Risiko hinweisen [5].
Die erreichte Punktzahl sollte dokumentiert und darauf basierende Maßnahmen konkret festgehalten werden. Zum Beispiel:
„Die Beurteilung einer Wunde ist für Pflegefachkräfte oft schwierig. Die Überprüfung der Diagnose von Dekubitus durch spezialisierte Pflegefachkräfte kann dazu beitragen, die Qualität der Diagnose zu erhöhen." – Stefan Köberich, Pflegedirektion, Universitätsklinikum Freiburg [4]
Regelmäßige Hautinspektionen sind essenziell, wobei der Fokus auf Körperstellen mit geringer Weichteildeckung über Knochenvorsprüngen liegt. Der Fingertest (Blanch-Test) sollte dokumentiert werden: Bleibt eine Rötung trotz Druck bestehen, handelt es sich um eine „nicht wegdrückbare Rötung" – ein frühes Anzeichen für Dekubitus [5]. Auch der Feuchtigkeitsgrad der Haut sollte erfasst werden, da sehr feuchte Haut durch Schweiß oder Inkontinenz das Risiko für Infektionen und Gewebeschäden erhöht [5].
Eine Untersuchung des Universitätsklinikums Freiburg (Januar bis Mai 2023) zeigte, dass 28 % der dokumentierten Dekubiti nicht vorhanden oder bereits abgeheilt waren, während 23 % feuchtigkeitsbedingte Hautschäden wie inkontinenzassoziierte Dermatitis (IAD) darstellten [4]. Diese Verwechslungen sind problematisch, da die Behandlungsansätze unterschiedlich sind [4]. Bei Verdacht auf Dekubitus sollte die Risikoeinschätzung innerhalb von 24 bis 48 Stunden erneut erfolgen [5]. Eine detaillierte Überwachung und zeitgestempelte Dokumentation sind hierbei unverzichtbar.
Für MDK-Prüfungen ist es wichtig, exakte Angaben zu Datum und Uhrzeit (TT.MM.JJJJ HH:MM) lückenlos zu dokumentieren, um Lagerungs- und Kontrollintervalle nachzuweisen. Die Wundgröße sollte in metrischen Einheiten (z. B. „3,5 cm × 2,0 cm") angegeben werden, um den Heilungsverlauf nachvollziehbar zu machen.
Auch die verwendeten Hilfsmittel sollten präzise benannt werden. Statt „Spezialmatratze" sollte z. B. „viskoelastische Schaumstoffmatratze" dokumentiert werden, da diese durch eine größere Auflagefläche die Gewebekompression verringert [5]. Mithilfe der standardisierten Audit-Instrumente des DNQP können Einrichtungen die Qualität ihrer Dokumentation überprüfen [1].
Die Dokumentation der Sturzprophylaxe basiert auf den DNQP-Standards und geht über reine Score-Werte hinaus. Eine präzise und vollständige Dokumentation ist hier entscheidend – nicht nur für MDK-Prüfungen, sondern vor allem für die Sicherheit der Bewohner. Statistiken zeigen, dass jährlich etwa 50 % der Pflegeheimbewohner mindestens einmal stürzen, wobei über 25 % der Stürze in Krankenhäusern zu Verletzungen führen [6].
Eine gründliche Sturzrisikoerfassung muss direkt zu Beginn des Pflegeverhältnisses erfolgen. Dabei ist es wichtig, spezifische Risikofaktoren zu dokumentieren. Standardisierte Tools wie die Morse- oder Hendrich-Skala sind oft nicht präzise genug, da sie die erforderliche Sensitivität und Spezifität von mindestens 80 % nicht erreichen [6]. Stattdessen sollten Sie folgende Aspekte erfassen:
Zusätzlich sollten Gangsicherheit und Transferfähigkeit detailliert festgehalten werden. Ein Beispiel: „Bewohner zeigt unsicheren Gang mit Tendenz zum Stolpern, benötigt bei Transfers Unterstützung durch eine Person." Beinahe-Stürze sollten ebenfalls dokumentiert werden, da sie wertvolle Hinweise auf zukünftige Risiken liefern können [7].
„Die Expertengruppe empfahl nicht die Verwendung eines spezifischen Assessmentinstruments zur Sturzrisikoerfassung... häufig verwendete Tools erreichen nicht die erforderlichen Werte für Sensitivität und Spezifität von mindestens 80 %." – Daniela Schoberer, RN, PhD [6]
Diese umfassende Risikoeinschätzung bildet die Basis für alle weiteren Maßnahmen.
Nach der Risikoeinschätzung erfolgt die Planung geeigneter Maßnahmen. Wichtig ist die Dokumentation von Beratungsgesprächen mit Bewohnern und Angehörigen sowie die Festlegung präventiver Maßnahmen [7]. Falls ein Bewohner oder sein gesetzlicher Vertreter Maßnahmen ablehnt, muss dies ebenfalls dokumentiert werden, um rechtliche Sicherheit zu gewährleisten [7][8].
Maßnahmen lassen sich in zwei Kategorien einteilen:
Termine zur Kontrolle der Maßnahmenwirksamkeit sollten ebenfalls festgelegt und dokumentiert werden [7]. Freiheitsentziehende Maßnahmen (FEM) sollten nur in Ausnahmefällen angewandt werden, da sie das Sturzrisiko nicht nachweislich senken [7].
„Die Prävention von Stürzen und die Minimierung von Sturzfolgen kann nicht durch die Einschränkung der Bewegungsfreiheit erreicht werden." – Expertenstandard Sturzprophylaxe [7]
Nach jedem Sturz ist ein strukturiertes Sturzereignisprotokoll erforderlich. Dieses sollte folgende Angaben enthalten:
Eine strukturierte Analyse wiederkehrender Stürze kann helfen, Muster zu erkennen und weitere Stürze zu vermeiden [6].
In der Strukturierten Informationssammlung (SIS) wird das Sturzrisiko vor allem in den Themenfeldern Mobilität und Bewegung sowie Kognitive und kommunikative Fähigkeiten erfasst [6][9]. Dabei sollte auch die Perspektive des Bewohners berücksichtigt werden. Ein Beispiel: „Herr M. berichtet, dass er nachts oft aufsteht, ohne das Licht einzuschalten, weil er seine Mitbewohner nicht stören möchte."
Die strukturierte Erfassung in der SIS erleichtert eine lückenlose Dokumentation. Die Maßnahmenplanung sollte dabei immer eine pflegefachliche Begründung enthalten. Beispiel: „Aufgrund der Parkinson-Erkrankung und der dokumentierten Ganginstabilität wird zweimal wöchentlich ein professionell begleitetes Gleichgewichtstraining durchgeführt. Zusätzlich erfolgt eine ärztliche Medikamentenüberprüfung zur Reduktion sturzfördernder Arzneimittel." Multifaktorielle Ansätze und gezielte Bewegungsübungen sind besonders empfehlenswert [6].
Auch die Aufklärung der Bewohner über Sturzrisiken sollte dokumentiert werden. Studien zeigen, dass Schulungen bei kognitiv nicht beeinträchtigten Personen die Sturzrate deutlich senken können (RR 0,54) [6]. Ergebnisse der Maßnahmen sollten regelmäßig evaluiert werden. Ein Beispiel: „Nach 4 Wochen Gleichgewichtstraining zeigt Frau K. eine verbesserte Standsicherheit, kein Sturzereignis seit Maßnahmenbeginn (Stand: 24.02.2026)."
Die Dokumentation gemäß DNQP-Expertenstandards erfordert die Erfassung von Strukturkriterien (institutionelle Anforderungen), Prozesskriterien (pflegerische Interventionen) und Ergebniskriterien (Bewohnerergebnisse) [1]. KI-gestützte Lösungen wie dexter health helfen Pflegeteams, diese Anforderungen effizient zu bewältigen und gleichzeitig die Qualität der Dokumentation zu erhöhen. Hier sind die wichtigsten Funktionen solcher KI-Tools näher erläutert.
Mit der Sprachdokumentation können Pflegekräfte ihre Beobachtungen direkt nach dem Bewohnerkontakt per Spracheingabe festhalten. Das umfasst Aspekte wie den Hautzustand, Veränderungen in der Mobilität oder Beinahe-Stürze. Der Vorteil? Keine zeitaufwändigen manuellen Eingaben mehr. Gleichzeitig minimiert diese Methode Übertragungsfehler, die bei einer späteren Dokumentation auftreten könnten. Dank der automatischen Zeitstempelung wird jede Eingabe präzise festgehalten – ein entscheidender Faktor bei MDK-Prüfungen. Nach der Spracherfassung übernimmt der intelligente SIS-Assistent die Strukturierung der relevanten Pflegedaten.
Der intelligente SIS-Assistent ergänzt die Sprachdokumentation und sorgt für eine strukturierte Datenerfassung. Er führt Pflegeteams durch die Dokumentation von Risikoeinschätzungen und Maßnahmenplänen und stellt sicher, dass alle wichtigen Themenfelder – wie Mobilität und Bewegung oder kognitive und kommunikative Fähigkeiten – vollständig erfasst werden. Zudem unterstützt die KI bei der pflegefachlichen Begründung von Maßnahmen und hilft, die Perspektive der Bewohner systematisch in die Planung einzubeziehen.
Ein weiterer Vorteil von KI-Systemen ist ihre Fähigkeit, die objektive Einstufung von Hautschäden zu unterstützen. Besonders bei der Unterscheidung zwischen Dekubitus und inkontinenzassoziierter Dermatitis (IAD) erweist sich diese Funktion als hilfreich [10]. Durch die nahtlose Integration in bestehende Pflegedokumentationssysteme erfüllen diese Tools nicht nur die Anforderungen der DNQP-Standards, sondern fördern auch die MDK-Prüfbereitschaft. dexter health nutzt standardisierte Audit-Instrumente des DNQP und arbeitet datenschutzkonform nach EU-Vorgaben. Zusätzlich werden Schulungsprogramme angeboten, um Teams den sicheren Umgang mit der Technologie zu ermöglichen.
„Künstliche Intelligenz gilt als vielversprechender Ansatz zur Verbesserung der Qualität des Wundmanagements, einschließlich Patientensicherheit, Zeiteffizienz für Kliniker und Kosteneffektivität." – Khalid Majjouti, Universitätsklinikum Essen [10]
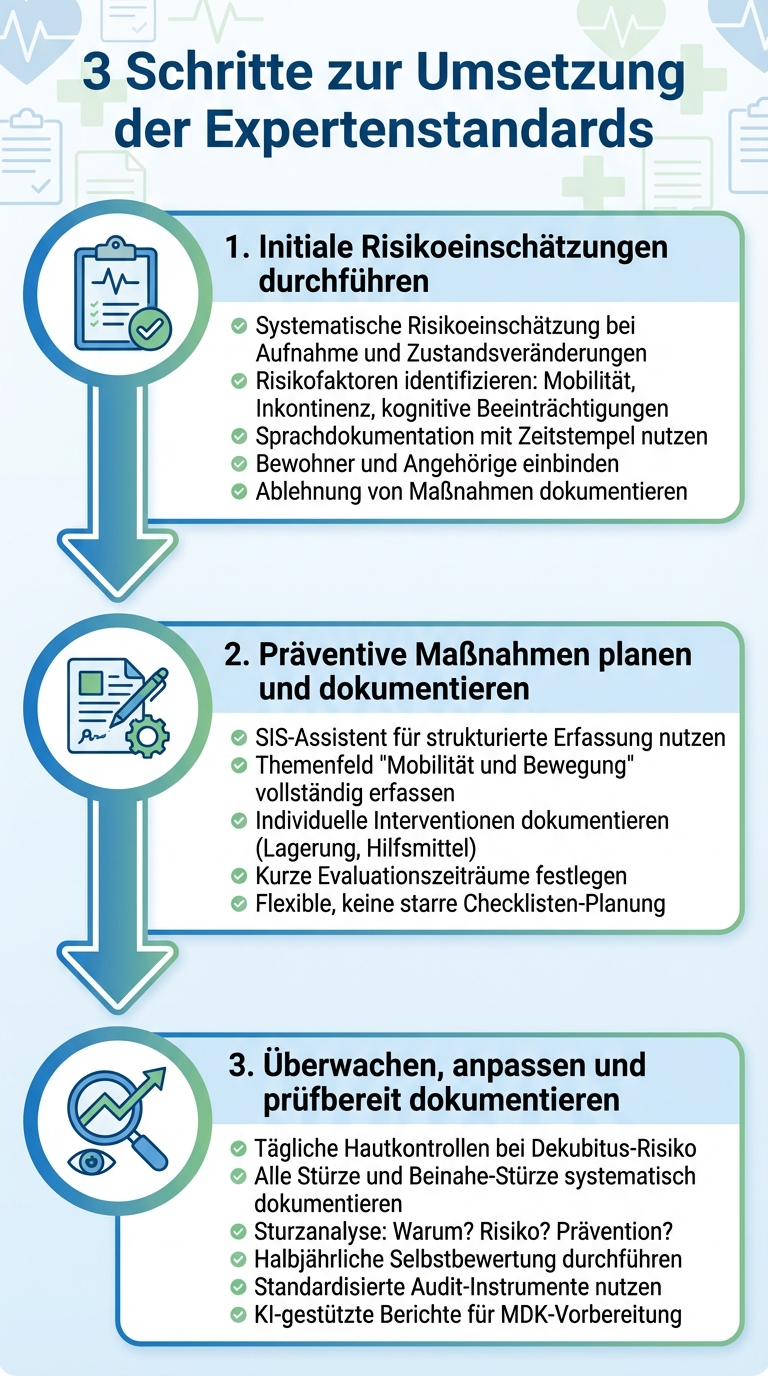
3-Schritte-Prozess zur Umsetzung der DNQP-Expertenstandards in der Pflege
Die Integration der DNQP-Expertenstandards in den Pflegealltag erfordert eine gut durchdachte Herangehensweise. Mit den folgenden drei Schritten können Pflegeteams die Standards systematisch umsetzen und gleichzeitig die Qualität der Dokumentation sicherstellen.
Zu Beginn und bei Veränderungen im Zustand eines Bewohners sollten systematische Risikoeinschätzungen für Dekubitus- und Sturzprävention durchgeführt werden. Dabei helfen die Prozesskriterien der DNQP-Standards, um Risikofaktoren wie eingeschränkte Mobilität, Inkontinenz oder kognitive Beeinträchtigungen zu identifizieren [1][11]. Mit der Sprachdokumentation von dexter health können Pflegekräfte diese Beobachtungen direkt nach dem Kontakt mit dem Bewohner festhalten – inklusive Zeitstempel.
Die Einbindung der Bewohner ist entscheidend: Besprechen Sie notwendige Maßnahmen gemeinsam mit ihnen und ihren Angehörigen, um das Selbstbestimmungsrecht zu wahren [11]. Sollte ein Bewohner prophylaktische Maßnahmen ablehnen, dokumentieren Sie dies zusammen mit der erfolgten Risikoaufklärung ausdrücklich [7][8]. Diese Einschätzungen bilden die Grundlage für die weitere Maßnahmenplanung.
Nach der Risikoeinschätzung folgt die Planung präventiver Maßnahmen. Hierbei unterstützt das SIS-System, insbesondere der intelligente SIS-Assistent von dexter health, der durch wichtige Themenfelder wie „Mobilität und Bewegung“ führt. So wird sichergestellt, dass keine relevanten Aspekte übersehen werden. Dokumentieren Sie gezielt Interventionen wie Lagerungsintervalle oder die Auswahl geeigneter Hilfsmittel, um individuelle Risiken zu minimieren. Bei erhöhter Sturzgefahr können Maßnahmen wie Mobilitätsförderung, Anpassungen der Umgebung oder der Einsatz von Hüftprotektoren sinnvoll sein [12].
Setzen Sie kurze Evaluationszeiträume fest, um Maßnahmen bei Bedarf schnell anpassen zu können [7]. Die Pflegeplanung sollte flexibel gestaltet sein und Raum für professionelle Entscheidungen lassen – sie sollte keinesfalls wie eine starre Checkliste wirken [1]. So bleiben Sie den Anforderungen der DNQP-Standards gerecht und sind bestens auf MDK-Prüfungen vorbereitet. Überprüfen Sie regelmäßig die dokumentierten Maßnahmen, um bei Bedarf rechtzeitig Anpassungen vorzunehmen.
Eine kontinuierliche Überwachung ist unverzichtbar. Führen Sie tägliche Hautkontrollen bei Bewohnern mit Dekubitus-Risiko durch und dokumentieren Sie systematisch alle Stürze sowie Beinahe-Stürze [7][8][12]. Analysieren Sie jeden Sturz anhand der drei zentralen Fragen: Warum ist der Sturz passiert? Warum besteht ein Risiko? Wie kann dies künftig verhindert werden? [12]
Alle sechs Monate sollte eine Selbstbewertung zu Mobilität, Stürzen und Dekubitus durchgeführt werden, um auf MDK-Prüfungen vorbereitet zu sein [11]. Nutzen Sie standardisierte Audit-Instrumente, die auf drei Ebenen arbeiten: bewohnerbezogen (klinische Ergebnisse), mitarbeiterbezogen (Wissen und Schulungsbedarf) und einrichtungsbezogen (strukturelle Anforderungen) [13]. Die KI-gestützten Berichte von dexter health helfen dabei, Veränderungen in der Mobilität der Bewohner nachzuvollziehen und eine prüfbereite Dokumentation für die jährlichen MDK-Inspektionen zu gewährleisten [11].
Mit der festen Integration der Expertenstandards in den Pflegealltag rückt die gezielte Vorbereitung auf MDK-Prüfungen in den Fokus. Dank digital unterstützter Prozesse sind Einrichtungen gut gerüstet, wenn der Medizinische Dienst (MD) zur jährlichen Prüfung anrückt.
Der MD führt diese Prüfungen in der Regel innerhalb von ein bis zwei Tagen durch. Dabei werden neun zufällig ausgewählte Bewohner untersucht – durch Gespräche mit dem Personal und den Bewohnern sowie durch die Überprüfung der Pflegedokumentation [11]. Einrichtungen, die besonders gute Ergebnisse erzielen, können in einen zweijährigen Prüfrhythmus wechseln [11]. Da die Ergebnisse in öffentlichen Transparenzberichten wie dem Pflegenavigator veröffentlicht werden, ist eine gründliche Vorbereitung essenziell.
Bei der Dekubitusprophylaxe legen die Prüfer besonderen Wert auf vollständige und aktuelle Risikoeinschätzungen, insbesondere bei Veränderungen des Gesundheitszustands. Die Dokumentation muss tägliche Hautkontrollen eindeutig nachweisen [8]. Ebenso wichtig ist die Festlegung und Dokumentation individueller Lagerungsintervalle. Statt der früher üblichen 90-Grad-Positionierung werden angepasste Lagerungen wie die 30-Grad- oder 135-Grad-Position bevorzugt, die auf die spezifischen Risikobereiche der Bewohner abgestimmt sind [8].
Auch die Ernährungs- und Flüssigkeitsaufnahme muss dokumentiert werden, um Hautschädigungen durch Mangelernährung zu vermeiden. Weitere Prüfkriterien umfassen den rechtzeitigen Wechsel von Inkontinenzmaterialien und die Verwendung atmungsaktiver, nicht einschnürender Kleidung [8]. Sollte ein Bewohner präventive Maßnahmen ablehnen, muss dies zusammen mit der erfolgten Aufklärung über die Risiken schriftlich festgehalten werden [8].
Für die Sturzprophylaxe fordert der MD strukturierte Mobilitätseinschätzungen [11]. Jeder Sturz – auch Beinahe-Stürze – muss detailliert dokumentiert werden, einschließlich der daraus resultierenden Folgen [11]. Die Dokumentation sollte außerdem zeigen, wie die Pflegeumgebung gestaltet wurde, um Mobilität und Unabhängigkeit zu fördern und gleichzeitig Unfallrisiken zu minimieren [11].
Zudem sind Einrichtungen gesetzlich verpflichtet, alle sechs Monate interne Qualitätsdaten zu erheben und zu melden. Dazu gehört auch die Erfassung der Sturzhäufigkeit und die daraus abgeleiteten Maßnahmen [11]. Diese Selbstbewertungen bilden die Basis für die externe Prüfung. Besonders wichtig ist, dass die dokumentierten Maßnahmenpläne mit den Aussagen des Pflegepersonals übereinstimmen, da auch Mitarbeitergespräche Bestandteil der Prüfung sind [11]. Die Anforderungen des MD fließen somit direkt in die tägliche Praxis ein.

dexter health bietet strukturierte Onboarding-Programme, die Pflegeteams gezielt auf MDK-Prüfungen vorbereiten. Mithilfe der Sprachdokumentation können Einträge mit exakter Zeitmarkierung direkt nach dem Bewohnerkontakt vorgenommen werden, sodass Hautkontrollen und Sturzbeobachtungen lückenlos nachvollziehbar bleiben. Der intelligente SIS-Assistent führt durch alle prüfungsrelevanten Themenbereiche und sorgt dafür, dass keine wichtigen Aspekte übersehen werden.
Alle Funktionen entsprechen höchsten EU-Datenschutzstandards und gewährleisten den sicheren Umgang mit sensiblen Gesundheitsdaten. KI-generierte Berichte dokumentieren Mobilitätsveränderungen und erleichtern die Vorbereitung auf die jährlichen Prüfungen. Durch die nahtlose Integration in bestehende Pflegedokumentationssysteme wird die Dokumentationsqualität verbessert – ohne zusätzlichen Zeitaufwand.
Die DNQP-Expertenstandards sind rechtlich anerkannt und bilden eine solide Grundlage für MDK-Prüfungen [3]. Sie gewährleisten ein einheitliches Qualitätsniveau und stellen sicher, dass jeder Bewohner individuell und fachlich angemessen versorgt wird [2]. Diese Standards verdeutlichen, wie wichtig ihre konsequente Anwendung im Pflegealltag ist.
Ihre Nutzung trägt nachweislich dazu bei, Fehldiagnosen zu reduzieren und die Qualität der Dokumentation zu verbessern. Speziell ausgebildete Wundexperten können helfen, Verwechslungen zwischen Dekubitus und anderen Hautschäden zu vermeiden [4].
Die Standards schaffen außerdem klare Verantwortlichkeiten, wodurch Unsicherheiten im Pflegealltag verringert werden [1]. Sie bieten eine strukturierte Basis für den interdisziplinären Austausch und sorgen dafür, dass Prüfungen transparenter und weniger belastend sind, da die Anforderungen klar definiert sind.
Hier setzt dexter health an, um Pflegeteams bei der Umsetzung dieser Standards zu unterstützen. Mithilfe der Sprachdokumentation können zeitgestempelte Einträge direkt nach dem Bewohnerkontakt erstellt werden. Der intelligente SIS-Assistent führt systematisch durch alle relevanten Prüfungsbereiche. Dank der nahtlosen Integration in bestehende Systeme wird die Dokumentationsqualität verbessert, ohne zusätzlichen Zeitaufwand – und das unter Einhaltung höchster EU-Datenschutzstandards.
Durch die digitale Umsetzung der Expertenstandards wird die Pflegequalität spürbar gesteigert, und die Vorbereitung auf MDK-Prüfungen wird effizienter. Bewohner profitieren von einer evidenzbasierten Versorgung, während Pflegekräfte ihre Arbeit professionell dokumentieren können – ohne in zeitintensive Verwaltungsaufgaben zu geraten.
Zu den häufigsten Fehlern zählen unvollständige oder ungenaue Eintragungen, mangelnde Standardisierung sowie nicht dokumentierte Pflegeinterventionen. Gerade bei Themen wie Dekubitus und Sturz können solche Lücken die Qualitätssicherung erheblich beeinträchtigen und die rechtssichere Dokumentation gefährden. Dies kann insbesondere bei MD-Prüfungen zu erheblichen Schwierigkeiten führen.
Um eine Ablehnung rechtlich sicher und nachvollziehbar festzuhalten, sollten Sie folgende Punkte beachten:
Wichtig ist auch, dass Änderungen in der Dokumentation transparent bleiben. Nachträgliche Korrekturen, wie das Überkleben von Einträgen, sind nicht erlaubt. Zudem sollte vermerkt werden, dass der Bewohner umfassend aufgeklärt wurde und seine Entscheidung auf dieser Basis getroffen hat. Dies dient nicht nur der Sorgfalt, sondern auch der rechtlichen Absicherung.
KI kann dabei helfen, eine rechtssichere Dokumentation zu gewährleisten, indem sie Systeme zur Wund- und Sturzerfassung sowie technische Dokumentationsrichtlinien bereitstellt. Diese Systeme sammeln alle relevanten Details, die den regulatorischen Vorgaben entsprechen. Das Ergebnis? Transparenz, Nachvollziehbarkeit und Compliance stehen im Fokus.
Mit diesen Technologien wird die Dokumentation nicht nur genauer, sondern auch besser auf Prüfungen und rechtliche Anforderungen vorbereitet.