Strukturierte NBA-Dokumentation, interne Probeprüfungen und digitale Schnittstellen sichern die 98 Variablen für die indikatorengestützte Prüfung.
Seit 2019 hat sich die Qualitätsprüfung in Pflegeheimen in Deutschland grundlegend verändert. Statt der früheren Pflegenoten gibt es nun ein System, das auf individuellen Pflegeergebnissen basiert. Pflegeeinrichtungen müssen halbjährlich 98 Variablen pro Bewohner erheben und an die Datenauswertungsstelle (DAS) übermitteln. Der Medizinische Dienst (MD) prüft diese Daten unangekündigt anhand einer Stichprobe von neun Bewohnern.
Worauf sollten Sie achten?
Warum ist das wichtig? Abweichungen zwischen dokumentierten und tatsächlichen Pflegeergebnissen können zu Warnhinweisen in der öffentlichen Bewertung führen. Eine strukturierte Vorbereitung und lückenlose Dokumentation sichern die Qualität und Transparenz Ihrer Einrichtung.
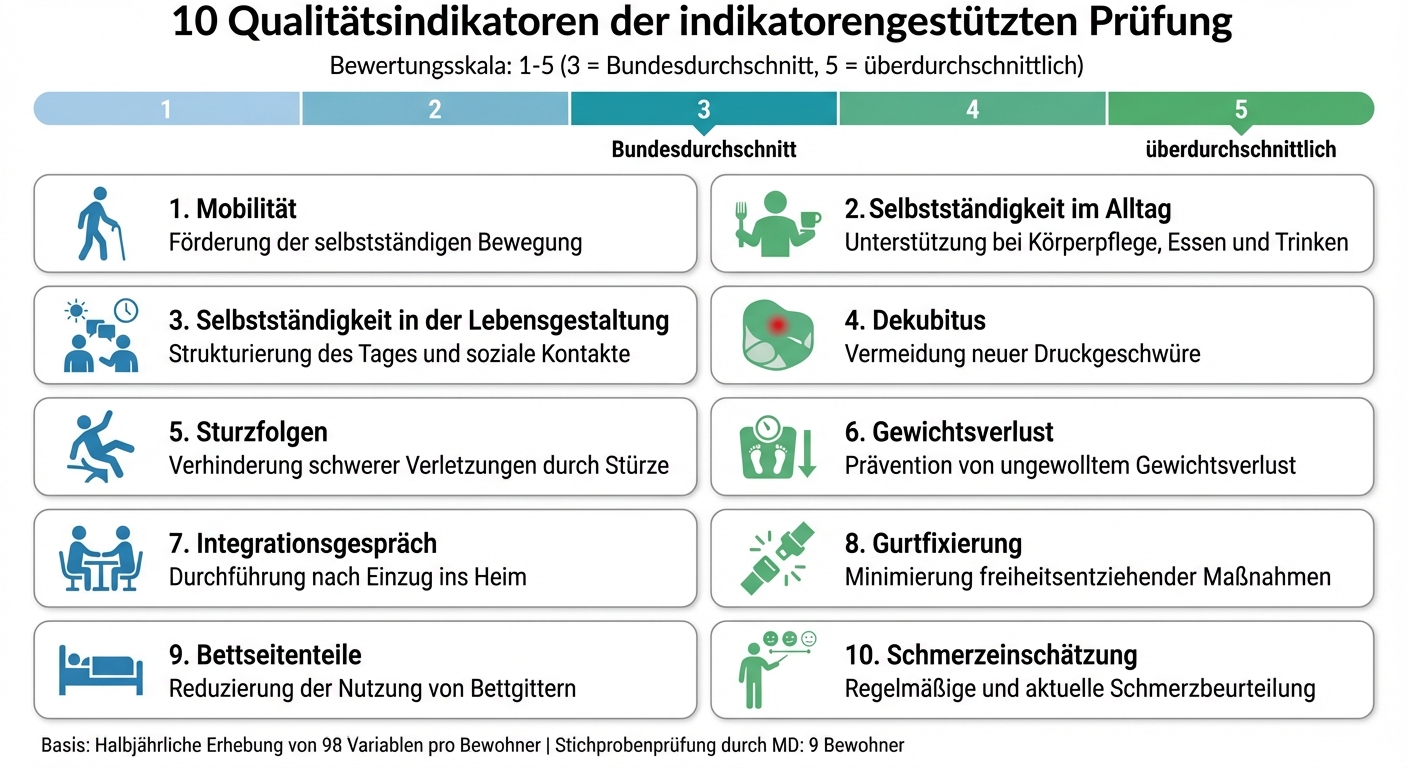
10 Qualitätsindikatoren der indikatorengestützten Prüfung in deutschen Pflegeheimen
Das neue Prüfsystem stützt sich auf drei Hauptkomponenten: interne Datenerhebung zu Qualitätsindikatoren, internes Qualitätsmanagement und externe Prüfungen durch den Medizinischen Dienst (MD) [1][4]. Pflegeeinrichtungen sind verpflichtet, alle sechs Monate eine vollständige Datenerhebung durchzuführen und die pseudonymisierten Ergebnisse an die Datenauswertungsstelle (DAS) zu übermitteln [1]. Diese Daten bilden die Grundlage für die spätere Überprüfung und den Abgleich durch den MD.
Bei der externen Prüfung wählt der MD eine Stichprobe von neun Bewohnern aus [1][4]. Die übermittelten Daten werden mit dem tatsächlichen Zustand der Bewohner vor Ort verglichen. Abweichungen werden im Prüfprozess hinterfragt, um die Qualität und Genauigkeit der Angaben sicherzustellen.
Die Bewertung der Pflegequalität erfolgt anhand von 10 spezifischen Qualitätsindikatoren. Diese konzentrieren sich auf messbare Ergebnisse, die entscheidend für die Pflege sind [4]:
| Qualitätsindikator | Fokusbereich |
|---|---|
| Mobilität | Förderung der selbstständigen Bewegung |
| Selbstständigkeit im Alltag | Unterstützung bei Körperpflege, Essen und Trinken |
| Selbstständigkeit in der Lebensgestaltung | Strukturierung des Tages und soziale Kontakte |
| Dekubitus | Vermeidung neuer Druckgeschwüre |
| Sturzfolgen | Verhinderung schwerer Verletzungen durch Stürze |
| Gewichtsverlust | Prävention von ungewolltem Gewichtsverlust |
| Integrationsgespräch | Durchführung nach Einzug ins Heim |
| Gurtfixierung | Minimierung freiheitsentziehender Maßnahmen |
| Bettseitenteile | Reduzierung der Nutzung von Bettgittern |
| Schmerzeinschätzung | Regelmäßige und aktuelle Schmerzbeurteilung |
Die Ergebnisse der Indikatoren werden auf einer Skala von 1 bis 5 dargestellt, wobei 3 dem Bundesdurchschnitt entspricht und 5 eine überdurchschnittliche Leistung signalisiert [4]. Bewohner, die bestimmte Ausnahmesituationen betreffen – etwa ein Dekubitus aus dem Krankenhaus oder ein kürzlich erlittenes Schlaganfallereignis – werden von der Bewertung einzelner Indikatoren ausgeschlossen [4].
Die halbjährliche Datenerhebung umfasst 98 Variablen pro Bewohner [1]. Eingeschlossen werden alle Bewohner, die am Stichtag in der Einrichtung leben. Ausgenommen sind jedoch Personen in der aktiven Sterbephase oder solche, die erst seit weniger als 14 Tagen in der Einrichtung sind [5].
Die DAS überprüft die Plausibilität der eingereichten Daten vor der Erstellung des endgültigen Qualitätsberichts [1]. Dabei wird geprüft, ob die Daten korrekt und aktuell sind oder ob alte Werte wiederholt wurden. Bei Unregelmäßigkeiten kontaktiert die DAS die Einrichtung, bevor die Ergebnisse veröffentlicht werden [1]. Zur Unterstützung bei der Implementierung des neuen Systems erhalten die Einrichtungen eine Schulungspauschale von 1.000 EUR aus dem Ausgleichsfonds der Pflegeversicherung [6].
Praxis-Tipp: Nutzen Sie digitale Schnittstellen, um die Daten direkt aus einer strukturierten Pflegedokumentation an die DAS zu übertragen. Das spart Zeit, minimiert Fehler und verbessert die Dokumentationsqualität. Halten Sie außerdem eine interne Zuordnungsliste bereit, die die Pseudonyme mit den realen Namen verknüpft – diese wird vom MD während der externen Prüfung benötigt [1].
Stellen Sie sicher, dass Ihre Pflegedokumentation vollständig und auf dem neuesten Stand ist. Die DAS erwartet die Erfassung von 98 Variablen pro Bewohner [7]. Unvollständige Dokumentationen können Plausibilitätsprüfungen durch die DAS sowie kritische Nachfragen des MD nach sich ziehen. Interne Prüfungen im Vorfeld der Dateneinreichung helfen, solche Probleme zu vermeiden.
Das neue Prüfsystem basiert vollständig auf dem Neuen Begutachtungsinstrument (NBA) [7]. Dabei müssen alle sechs Themenbereiche – Kognition und Kommunikation, Mobilität, krankheitsbezogene Anforderungen, Selbstversorgung, soziale Beziehungen und Wohnen – für jeden Bewohner lückenlos dokumentiert werden. In der SIS sollten alle relevanten Felder ausgefüllt sein:
Falls ein Themenbereich nicht relevant ist, sollte dies explizit vermerkt werden. Leere Felder werden bei Prüfungen als fehlende Dokumentation gewertet [3].
Besonderes Augenmerk liegt auf der Risikomatrix (Feld C2). Risiken, die mit „Ja" markiert wurden, müssen durch ein Differentialassessment begründet und in der Maßnahmenplanung konkret berücksichtigt werden [3]. Laut Studien kann eine strukturierte Risikodokumentation Medikationsfehler um bis zu 87 % reduzieren [8].
„Wenn die Dokumentation strukturiert und transparent ist, fördert sie die Pflegequalität und Rechtssicherheit." – ppm-online [3]
Tipp für die Praxis: Erstellen Sie eine Checkliste mit allen 98 DAS-Variablen. Markieren Sie, welche Daten in Ihrer Dokumentation fehlen oder nicht ausreichend strukturiert erfasst wurden. Schulen Sie gezielt mindestens eine Person pro Wohnbereich sowie eine zentrale Koordinationsperson im Umgang mit dem indikatorengestützten System [7].
Nach der vollständigen Erfassung der NBA-Dokumentation sollten Sie interne Stichprobenprüfungen durchführen. Achten Sie besonders auf folgende Punkte:
Die Erfassung der 98 Variablen dauert etwa 10–15 Minuten pro Bewohner. Ein Testlauf kann Schwachstellen in der Dokumentation aufdecken und gezielte Nachbesserungen ermöglichen [7].
Digitale Lösungen können die Vorbereitung auf indikatorengestützte Prüfungen deutlich vereinfachen. Sie minimieren den manuellen Aufwand bei der Erfassung der 98 Variablen pro Bewohner. Hier werfen wir einen Blick auf die Automatisierung der Indikatorendatenerfassung und die Integration in bestehende Systeme.
Moderne Dokumentationswerkzeuge sind in der Lage, Daten für die 10 Kernindikatoren und deren 15 Bewertungen direkt aus der laufenden Pflegedokumentation zu extrahieren[10]. Das spart nicht nur Zeit, sondern stellt auch sicher, dass alle relevanten Informationen – wie Mobilität, Druckgeschwüre, Stürze oder Schmerzen – vollständig erfasst werden. Gleichzeitig führen diese Tools Plausibilitätsprüfungen durch, etwa bei den fünf verdoppelten Indikatoren, die je nach Pflegegrad unterschiedlich bewertet werden müssen[9].
Ein Beispiel hierfür ist die Software dexter health, die eine Sprachdokumentation ermöglicht. Pflegekräfte können ihre Beobachtungen direkt nach dem Kontakt mit Bewohnern per Spracheingabe festhalten. Der integrierte SIS-Assistent strukturiert diese Eingaben automatisch (hier finden Sie eine Anleitung zum SIS ausfüllen) nach den sechs Qualitätsbereichen des MDK und überprüft, ob alle notwendigen Felder ausgefüllt sind. Dadurch werden standardisierte Textbausteine vermieden, und die Qualität der Dokumentation wird messbar gesteigert.
Neben der automatisierten Datenerfassung spielt auch die reibungslose Integration in bestehende Systeme eine zentrale Rolle.
Die nahtlose Integration digitaler Tools in bestehende Pflegedokumentationssysteme ist entscheidend für eine effiziente Arbeitsweise. So lässt sich dexter health problemlos mit gängigen deutschen Systemen verbinden. Dabei wird die Pseudonymisierung der Daten gewährleistet, um eine sichere Übermittlung an die DAS zu ermöglichen[9]. Zudem erstellt die Software nachvollziehbare Prüfprotokolle, die bei Stichproben durch den MD vorgelegt werden können.
Ein weiterer Vorteil: Die Software unterstützt bei der halbjährlichen Datenübermittlung und sorgt dafür, dass alle 98 Variablen korrekt erfasst und formatiert sind. Dadurch sinkt das Risiko von Falschangaben erheblich, und die Vorbereitung auf externe Prüfungen wird deutlich erleichtert. Die Kombination aus Sprachdokumentation und automatisierter Datenstrukturierung spart wertvolle Zeit, die direkt in die Betreuung der Bewohner investiert werden kann.
Interne Überprüfungen sind entscheidend, um Dokumentationslücken aufzudecken und die Qualität kontinuierlich zu verbessern. Mit einer lückenlosen NBA-Dokumentation und regelmäßigen Datenprüfungen können Sie Ihre Dokumentationspraxis optimieren. Hier erfahren Sie, wie Rückmeldungsberichte und Risikoanalysen sinnvoll eingesetzt werden.
Die DAS stellt Ihnen Rückmeldungsberichte zur Verfügung, die Ihre Qualitätsindikatoren mit dem bundesweiten Durchschnitt vergleichen. Diese Berichte basieren auf den 98 Variablen, die Sie halbjährlich übermitteln, und ermöglichen so einen präzisen Leistungsvergleich mit anderen Pflegeeinrichtungen[1].
Im Rahmen der Vor-Ort-Prüfungen führt der MD eine Plausibilitätsprüfung durch. Dabei werden Ihre gemeldeten QI-Daten mit den tatsächlichen Befunden von neun stichprobenartig ausgewählten Bewohnern verglichen[2]. Bei erheblichen Abweichungen können „begründete Zweifel“ an der Datenqualität entstehen. Um das zu vermeiden, sollten Sie die Rückmeldungsberichte nutzen, um interne Kontrollen durchzuführen und sicherzustellen, dass Ihre Variablen mit der aktuellen Pflegedokumentation übereinstimmen[2].
Die acht Expertenstandards, wie z. B. für Schmerzmanagement oder Dekubitusprophylaxe, bilden die Grundlage für Ihr internes Qualitätsmanagement[3]. Ein regelmäßiger Abgleich Ihrer Dokumentation mit diesen Standards hilft, systematische Schwächen frühzeitig zu identifizieren.
Die Risikoematrix (Feld C2) in der Strukturierten Informationssammlung ist ein zentrales Werkzeug zur Risikoerkennung. Sie verknüpft die Ergebnisse aus der Erst- und Folgeeinschätzung (Felder B und C1) direkt mit den nationalen Expertenstandards[3]. Für jeden Bewohner sollten Sie systematisch festhalten, ob Risiken in Bereichen wie Sturz, Dekubitus, Schmerz oder Mangelernährung bestehen.
Wenn in der Risikoematrix ein Risiko mit „Ja“ markiert ist, sind Differentialassessments und eine detaillierte Maßnahmenplanung erforderlich[3]. Stellen Sie sicher, dass für jedes „Ja“ eine entsprechende Maßnahme oder vertiefte Einschätzung dokumentiert ist.
Pflegevisiten sind ein effektives Mittel, um zu überprüfen, ob die tatsächlich erbrachte Pflege mit den dokumentierten Maßnahmen und der SIS-Einschätzung übereinstimmt. Abweichungen im Pflegebericht liefern wichtige Hinweise für eine transparente Qualitätsprüfung. Passen Sie interne Qualitätsinstrumente wie Fallbesprechungen und Ihr Qualitätshandbuch an die Anforderungen des indikatorengestützten Modells an, um langfristig eine hohe Pflegequalität zu gewährleisten[3].
Die Tage vor der MD-Prüfung sind entscheidend, um eventuelle Lücken in der Pflegedokumentation zu schließen. Eine strukturierte Endkontrolle hilft sicherzustellen, dass die Dokumentation vollständig ist und die tatsächliche Pflegepraxis widerspiegelt. Gleichzeitig bildet sie die Grundlage für gezielte interne Prüfungen.
Interne Probeprüfungen bieten die Möglichkeit, Schwachstellen frühzeitig zu erkennen. Sie simulieren einen Soll-Ist-Vergleich gemäß § 114 SGB XI. Ein interdisziplinäres Audit-Team, das mit den QPR-Anforderungen vertraut ist, sollte dabei zum Einsatz kommen. Mithilfe standardisierter Checklisten, die auf den offiziellen QPR basieren, können rechtliche und fachliche Vorgaben geprüft werden.
Zusätzlich empfiehlt es sich, Pflegevisiten durchzuführen, um zu überprüfen, ob die dokumentierten Maßnahmen mit der tatsächlichen Pflege übereinstimmen. Auch die halbjährlich übermittelten Indikatordaten sollten auf Plausibilität geprüft werden, um sicherzustellen, dass sie der aktuellen Versorgungslage entsprechen. Für identifizierte Schwachstellen sollten klare Aufgaben mit festen Fristen definiert werden.
„Ein internes Audit Pflege... dient der Selbstkontrolle. Es hilft, Mängel frühzeitig zu erkennen und gezielt Maßnahmen zur Verbesserung einzuleiten." – Ümit K., Gründer und CEO, vismed. GmbH[12]
Zusätzlich zur allgemeinen Kontrolle ist es sinnvoll, die Dokumentation einzelner Bewohnerakten genauer zu prüfen. Der MD wählt bei der Vor-Ort-Prüfung stichprobenartig Bewohner aus und vergleicht deren Dokumentation mit den gemeldeten Qualitätsindikatoren (QI). Eine detaillierte Einzelfallprüfung kann hier helfen, gut vorbereitet zu sein.
Achten Sie darauf, dass Stammdaten wie Name, Versicherungsinformationen und Medikation korrekt und aktuell sind. Überprüfen Sie außerdem die Risikoeinschätzungen zu Themen wie Sturzgefahr, Dekubitus und kognitiven Einschränkungen. Dokumentierte Beratungsgespräche mit Bewohnern und Angehörigen sollten vollständig, schriftlich festgehalten und idealerweise von allen Beteiligten unterzeichnet sein.
„The focus is not just on whether documentation exists, but whether it is accurate, up to date and reflective of practice." – Hanaan Parkinson-Ramsbottom[11]
Auch mündliche Absprachen aus Übergaben oder Gesprächen mit Angehörigen müssen in die schriftliche Dokumentation einfließen. Achten Sie darauf, formale Fehler wie unleserliche Korrekturen zu vermeiden, da diese bei Prüfungen den Verdacht auf Manipulation hervorrufen könnten. Ein sorgfältiger Umgang mit der Dokumentation ist daher unerlässlich.
Die Vorbereitung auf eine indikatoren-gestützte Prüfung ist kein einmaliger Vorgang, sondern ein fortlaufender Prozess. Wenn Qualitätssicherung fest in den Pflegealltag integriert wird, verlieren Prüfungen ihren Schrecken und werden zu einem natürlichen Bestandteil der täglichen Arbeit. Eine vollständige und nachvollziehbare Dokumentation ist dabei nicht nur eine Verpflichtung, sondern der Kernnachweis für die Qualität Ihrer Pflege.
Digitale Lösungen wie Sprachdokumentationssysteme und SIS-Assistenten zur digitalen Dokumentation von dexter health bieten Unterstützung, um die Dokumentationsqualität zu verbessern und gleichzeitig Zeit zu sparen. Durch die reibungslose Integration in bestehende Pflegesoftware-Systeme können Indikatordaten automatisch erfasst und auf Vollständigkeit geprüft werden. Diese digitale Herangehensweise schafft klare und messbare Ergebnisse – wie das folgende Zitat verdeutlicht:
„Die erfolgreichsten Unternehmen, mit denen wir zusammenarbeiten, bereiten sich nicht auf FDA-Prüfungen vor – sie agieren in einem dauerhaften Bereitschaftszustand." – The FDA Group[13]
Dieser Ansatz lässt sich auch auf Pflegeeinrichtungen in Deutschland übertragen: Wer Schwachstellen frühzeitig erkennt, vermeidet hektische Korrekturen in letzter Minute. Interne Audits und Probeprüfungen sind wertvolle Werkzeuge, um das Team zu schulen und die Dokumentation gründlich zu überprüfen. Ziel ist es, nicht nur die Anforderungen zu erfüllen, sondern die Dokumentationspraxis stetig weiterzuentwickeln.
Die halbjährliche Übermittlung von Daten an die Datenauswertungsstelle (DAS) bietet zudem die Möglichkeit, die 98 bewohnerbezogenen Variablen systematisch zu kontrollieren und eventuelle Unstimmigkeiten zu beheben[1]. Mit einer stabilen Datenbasis und einem gut vorbereiteten Team sind Sie bestens aufgestellt, um die optimale Versorgung Ihrer Bewohner sicherzustellen.
Für die indikatorengestützte Prüfung und Bewertung der Pflegequalität werden 98 spezifische Variablen benötigt. Diese Variablen sind entscheidend, um eine verlässliche und standardisierte Qualitätsbewertung durchzuführen.
Die genauen Inhalte und Anforderungen für diese Variablen sind in den Berichten und Dokumenten des IQTIG (Institut für Qualitätssicherung und Transparenz im Gesundheitswesen) festgelegt. Es ist wichtig, diese Unterlagen sorgfältig zu prüfen, um sicherzustellen, dass alle relevanten Daten vollständig und korrekt erfasst und bereitgestellt werden.
Ohne die Berücksichtigung dieser Variablen kann die Qualitätssicherung nicht ordnungsgemäß durchgeführt werden. Ein genauer Blick in die IQTIG-Dokumente ist daher unerlässlich.
Die regelmäßige und umfassende Pflege der Dokumentation ist unerlässlich, damit sie die tatsächlich erbrachten Pflegeleistungen korrekt abbildet. Eine gut strukturierte Pflegeplanung, wie beispielsweise die Anwendung der SIS-Methode (Strukturierte Informationssammlung), trägt dazu bei, Klarheit und Einheitlichkeit zu gewährleisten.
Digitale Tools und KI-Systeme bieten hier wertvolle Unterstützung: Sie können dabei helfen, die Qualität der Dokumentation zu steigern und potenzielle Fehler zu minimieren. Doch Technik allein reicht nicht aus. Es ist ebenso wichtig, dass Mitarbeitende kontinuierlich geschult werden. Nur so können sie die Werkzeuge effektiv nutzen und die Anforderungen der Dokumentation zuverlässig erfüllen. Klare Zuständigkeiten innerhalb des Teams sorgen zudem dafür, dass die Umsetzung reibungslos funktioniert.
Für die Prüfung ist es wichtig, sowohl Pseudonyme als auch die dazugehörige Zuordnungsliste bereitzuhalten, um den Anforderungen an Datenschutz und Dokumentation gerecht zu werden. Ein Pseudonym besteht typischerweise aus einer Kombination, wie etwa einer Einrichtungs-ID und einer individuellen Bewohnernummer. Die Zuordnungsliste dient dazu, Pseudonyme den entsprechenden Personen zuzuordnen. Diese Liste muss sicher und vertraulich aufbewahrt werden, um eine korrekte Dokumentation sicherzustellen und Datenschutzverletzungen zu verhindern.