
Frühzeitige QPR-Vorbereitung verhindert negative MD-Bewertungen: Dokumentation prüfen, Zuständigkeiten klären und KI‑Tools nutzen.
Die Qualitätsprüfungs-Richtlinien (QPR) regeln, wie Pflegeeinrichtungen in Deutschland durch den Medizinischen Dienst (MD) geprüft werden, um die Pflegequalität sicherzustellen. Ab Juli 2026 wird ein neues Bewertungssystem eingeführt, das statt Schulnoten die Kategorien A (keine Auffälligkeiten) bis D (Defizite mit negativen Folgen) nutzt. Einrichtungen müssen halbjährlich Qualitätsindikatoren für Bewohner melden, die dann mit der realen Versorgung verglichen werden. Fehlerhafte Dokumentation oder Abweichungen können zu negativen Bewertungen führen.
Herausforderungen und Lösungen:
Schritte zur Vorbereitung:
Wichtig: Ab dem 1. Juli 2026 gelten die neuen QPR-Vorgaben verbindlich. Eine frühzeitige Vorbereitung ist entscheidend, um Schwachstellen zu beheben und die Pflegequalität langfristig zu sichern.
Die Grundlage für Qualitätsprüfungen in der deutschen Pflege ist § 114 SGB XI. Auf dieser Basis entwickelt der MD Bund die Qualitätsprüfungs-Richtlinien (QPR) [3]. Die aktualisierten QPR-Richtlinien, die im August 2025 veröffentlicht wurden, treten ab dem 1. Juli 2026 in Kraft – mit einer Übergangsfrist von etwa 10 Monaten [3][4].
Zusätzlich zu den externen Prüfanforderungen müssen Einrichtungen sicherstellen, dass ihre Dokumentation mit dem internen Qualitätsmanagement übereinstimmt [3]. Außerdem ist die Registrierung im QPR-Portal verpflichtend, um Prüfberichte und Daten digital übermitteln zu können [4].
Diese gesetzlichen Vorgaben bilden die Basis für die zentralen Dokumentationsanforderungen.
Die QPR-Richtlinien gliedern die Pflegequalität in drei Säulen: interne Indikatoren, MD-Prüfungen und allgemeine Einrichtungsdaten [2]. Daraus ergeben sich mehrere Bereiche, die in der Dokumentation berücksichtigt werden müssen.
| Qualitätsbereich | Dokumentations- und Versorgungsschwerpunkt |
|---|---|
| Mobilität & Selbstversorgung | Unterstützung bei Mobilität, Ernährung, Kontinenz und Körperpflege |
| Krankheits- & Therapieanforderungen | Schmerzmanagement, Wundversorgung, medizinische Anforderungen |
| Alltag & soziale Kontakte | Kommunikation, Tagesstruktur, soziale Teilhabe |
| Besondere Pflegesituationen | Übergänge, herausforderndes Verhalten, freiheitsentziehende Maßnahmen (FEM) |
| Übergreifende Anforderungen | Hygienemanagement (KRINKO), fachgerechter Einsatz von Hilfsmitteln |
| Interne Organisation | Internes Qualitätsmanagement und Organisationsstruktur |
Ein kritischer Punkt: Der MD überprüft bei einer Stichprobe von sechs Bewohnern, ob die halbjährlich gemeldeten Qualitätsindikatoren – wie Dekubitus, Stürze oder Mobilität – mit dem tatsächlichen Zustand der Bewohner übereinstimmen [2].
Ein zentraler Fehler besteht darin, dass gemeldete Indikatoren nicht mit den tatsächlichen Befunden übereinstimmen. Wenn Prüfer vor Ort Abweichungen feststellen, führt dies zu negativen Bewertungen [2]. Ein weiteres Problem sind fehlende oder unvollständige Einwilligungen. Die QPR akzeptiert nur Einwilligungen in Textform – mündliche Einwilligungen oder solche von Angehörigen ohne rechtliche Vollmacht werden nicht anerkannt [5].
Auch unregelmäßige Evaluierungen der Pflegeplanung oder Inkonsistenzen in der Strukturierten Informationssammlung (SIS) sind häufige Fehlerquellen. Viele Einrichtungen unterschätzen außerdem die Kriterien, nach denen Prüfer Bewohner auswählen. Diese Auswahl erfolgt gezielt nach Mobilitäts- und kognitiven Einschränkungen. Wer diese Kriterien nicht kennt, riskiert eine schlechte Vorbereitung [5]. Solche Schwächen zeigen, wo das größte Potenzial zur Verbesserung einer QPR-konformen Dokumentation liegt.

QPR-Vorbereitung: 4 Schritte zur prüfungssicheren Pflegedokumentation ab 2026
Die Umsetzung der QPR-Vorgaben erfordert mehr als nur eine oberflächliche Anpassung. Es geht darum, bestehende Dokumentationen zu analysieren, interne Prozesse zu optimieren und Teams gezielt zu schulen.
Der erste Schritt ist eine gründliche Bestandsaufnahme. Verwenden Sie hierfür die offiziellen Prüfbögen A, B und C des MD als Leitfaden.
Ein entscheidender Punkt ist die Übereinstimmung der halbjährlich gemeldeten Qualitätsindikatoren mit dem tatsächlichen Zustand der Bewohner [2]. Diese Diskrepanz kann bei der Prüfung kritisch betrachtet werden und sollte daher frühzeitig korrigiert werden.
Ein häufiges Problem ist das Fehlen klarer Verantwortlichkeiten. Die Pflegedienstleitung (PDL) trägt die Hauptverantwortung für die Auswertung der Prüfbögen. Sie sollte Lücken identifizieren, Maßnahmen einleiten und die halbjährliche Datenerhebung für die DAS sicherstellen. Besonders wichtig ist dabei die Dokumentation im Qualitätsbereich 6, die zeigen muss, dass Pflegeentscheidungen individuell und fundiert getroffen wurden. Dies spiegelt die gestiegenen Erwartungen der Prüfer wider [2].
Sobald die Zuständigkeiten geklärt sind, kann der nächste Fokus auf der Schulung der Mitarbeitenden liegen.
Selbst die besten internen Prozesse sind nur so gut wie die Menschen, die sie umsetzen. Schulungen sollten daher nicht nur die Dokumentationsanforderungen behandeln, sondern auch auf die Fachgespräche mit dem MD-Team vorbereiten. Der direkte Dialog zwischen Pflegefachpersonen und Prüfern spielt bei der Bewertung eine zentrale Rolle.
„Es ist sinnvoll, Mitarbeiter im Vorhinein mit dem Ablauf der externen Prüfungen vertraut zu machen." – Birgit Fiedler, HARTMANN Fachberaterin für Inkontinenz und Hygiene [2]
Die Qualitätsbereiche der QPR bieten einen klaren Rahmen für Schulungen. Zum Beispiel:
Da externe Prüfungen oft nur einen Tag vorher angekündigt werden, sollte die Prüfungsbereitschaft Teil des Arbeitsalltags sein – nicht etwas, das erst in letzter Minute angegangen wird [2].
Mit einer gut vorbereiteten Belegschaft und klaren Prozessen können Sie die Anforderungen der QPR sicher und effizient erfüllen.
Um den Anforderungen der QPR (Qualitätsprüfungsrichtlinie) gerecht zu werden, spielen moderne digitale Werkzeuge eine entscheidende Rolle. Zwar bilden gut geschulte Teams und klare Prozesse die Basis, doch erst mit den richtigen Tools lässt sich die Qualität der Dokumentation effizient und nachhaltig verbessern. Hier sind die wichtigsten Anforderungen an digitale Systeme für eine QPR-konforme Dokumentation zusammengefasst.
Für den Einsatz im QPR-Kontext sind nur spezialisierte Tools geeignet. Diese Systeme müssen MD/MDK-konform sein und prüfungssichere Berichte erstellen können. Zudem ist die DSGVO-konforme Verarbeitung von Daten in EU-Rechenzentren sowie eine verschlüsselte Speicherung sensibler Gesundheitsdaten unerlässlich. Funktionen wie Exportmöglichkeiten und eine nahtlose Integration in bestehende Systeme verhindern doppelte Dateneingaben. Mobile Optimierung erlaubt es, die Dokumentation direkt nach der Versorgung vorzunehmen, wodurch Erinnerungslücken minimiert werden.
| Anforderung | Bedeutung für die QPR-Bereitschaft |
|---|---|
| EU-Rechenzentren (DSGVO) | Datenschutzgerechte Verarbeitung sensibler Pflegedaten |
| MD/MDK-Konformität | Erstellung prüfungssicherer Berichte |
| Mobile Nutzung | Direkte Dokumentation nach der Versorgung |
| Exportfunktionen & Teamverwaltung | Einfache Integration in bestehende Systeme |
| Unterstützte Berichtstypen | Tagesberichte, Fallbesprechungen, soziale Betreuung |
Hinweis: Diese Anforderungen basieren auf den Empfehlungen zur QPR-Bereitschaft [7].
Die Strukturierte Informationssammlung (SIS) verlangt eine vollständige und aktuelle Pflegeplanung. Besonders die Evaluierungsphase wird bei Prüfungen durch den MD kritisch betrachtet. KI-gestützte Tools helfen dabei, Pflegepläne stets aktuell zu halten, konsistente Risikobewertungen zu erstellen und narrative Dokumentationselemente professionell aufzubereiten.
Daten zeigen, dass KI-Lösungen den Zeitaufwand für die Pflegedokumentation um bis zu 70 % senken können. Mehr als 500 Einrichtungen setzen bereits auf solche Systeme und haben zusammen über 50.000 Berichte erstellt. Die Zufriedenheit der Nutzer liegt bei beeindruckenden 98 % [7].
Diese Effizienzgewinne werden durch spezialisierte digitale Lösungen ermöglicht.
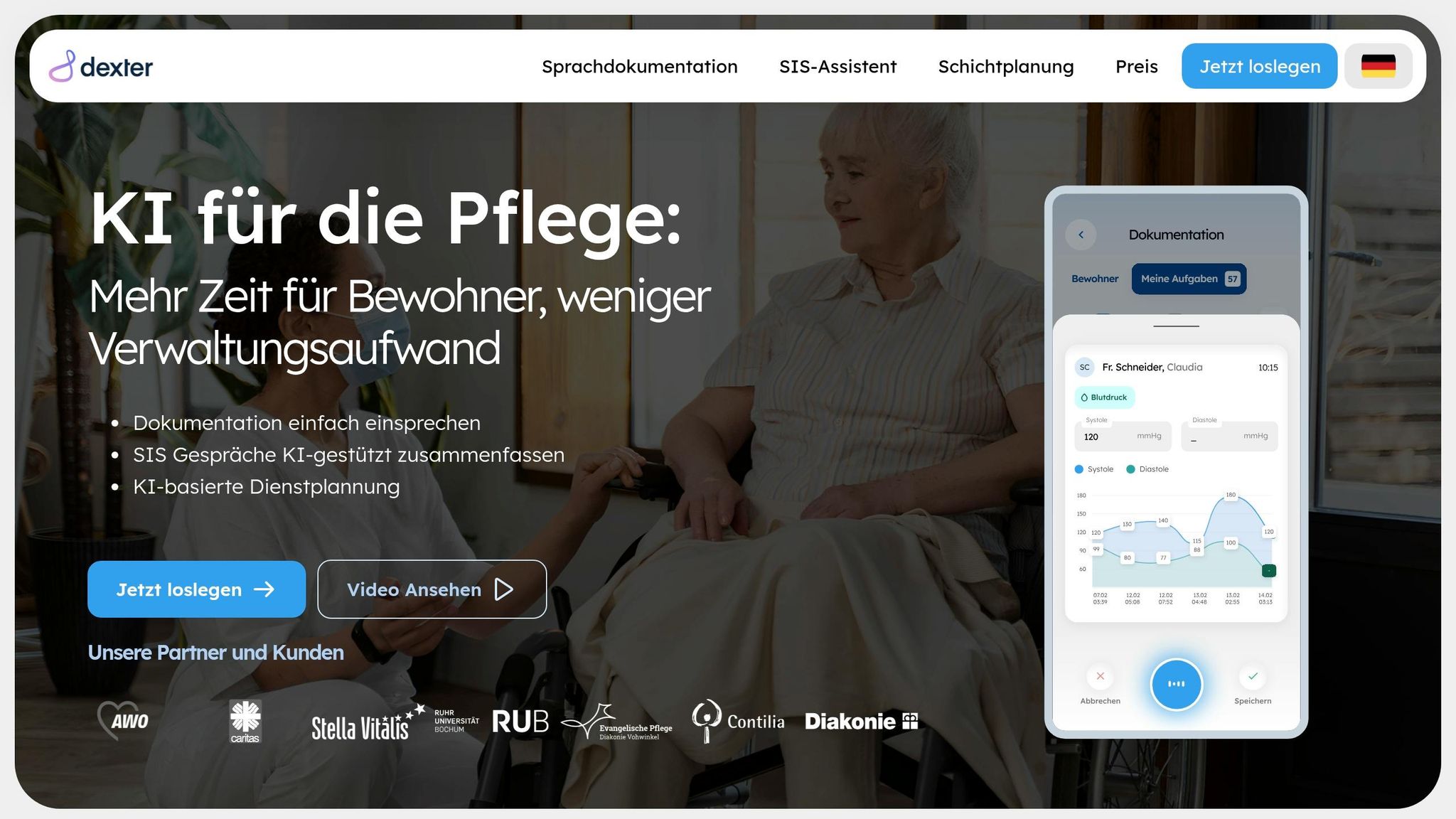
Ein herausragendes Beispiel für ein solches System ist dexter health, entwickelt von Marc Margulan, einem ehemaligen Arzt, und Eren Cirit, einem Experten aus der Altenpflege. Dieses Tool bietet eine Sprachdokumentation, mit der Pflegeberichte direkt nach dem Kontakt mit Bewohnern erstellt werden können. Darüber hinaus unterstützt ein intelligenter SIS-Assistent bei der Anamnese, Risikobewertung und Maßnahmenplanung.
Die Lösung lässt sich nahtlos in führende deutsche Pflegedokumentationssysteme integrieren und erfüllt höchste Datenschutzstandards gemäß EU-Vorgaben. Die Preisgestaltung ist individuell und richtet sich nach der Größe der Einrichtung sowie der Anzahl der Bewohner. Darüber hinaus umfasst das Angebot persönliche Beratung und ein umfassendes Onboarding, um den Einstieg so einfach wie möglich zu gestalten.
Wie bereits erwähnt, kommt eine MD-Prüfung selten überraschend – vorausgesetzt, die Vorbereitung beginnt frühzeitig. Einrichtungen, die rechtzeitig starten, können Schwachstellen beheben und ihr Team optimal vorbereiten. Dabei gehen eine sorgfältige Dokumentation und die Schulung des Teams Hand in Hand.
Die strukturierte Vorbereitung sollte sechs Monate vor der Prüfung beginnen. In dieser Phase ist es wichtig, dass stationäre Einrichtungen ihre internen Qualitätsindikatoren erfassen und halbjährlich auswerten.
Etwa 3–4 Monate vor der Prüfung steht die Überprüfung des Strukturmodells (SIS) an. Dabei sollten Pflegepläne aktualisiert, Risiken konsequent dokumentiert und mit passenden Maßnahmen verknüpft werden. Interne Audits, basierend auf den MD-Bewertungskategorien A bis D, helfen dabei, problematische Kategorien wie C und D frühzeitig zu identifizieren [8].
Für ambulante Dienste ist ein weiterer Punkt entscheidend: Ab dem 1. Juli 2026 gelten die neuen QPR-Teile 1a und 1b verbindlich. Wer sich jetzt darauf vorbereitet, kann unnötigen Zeitdruck vermeiden [8].
Nach der zeitlichen Planung folgt die genaue Überprüfung der Dokumentation einzelner Bewohner.
MD-Prüfer nutzen Stichproben von Bewohnern, um die Ergebnisqualität zu bewerten. Daher ist es sinnvoll, regelmäßig zufällig ausgewählte Bewohnerakten vollständig zu prüfen – und zwar nicht nur die der „unproblematischen“ Fälle. Jede Komponente der SIS sollte auf Vollständigkeit überprüft werden: Passen die Risikobewertung und die dokumentierten Maßnahmen zusammen? Sind Evaluierungen aktuell und nachvollziehbar? Defizite, die in die Kategorien C und D fallen, können die öffentliche Bewertung negativ beeinflussen [8]. Genau hier liegt das größte Risiko für die Einrichtung.
Neben der Aktenprüfung ist es entscheidend, das Team auf die Fachgespräche vorzubereiten.
Eine gute Dokumentation ist nur die halbe Miete. Moderne QPR-Prüfungen legen großen Wert auf Fachgespräche. Pflegefachpersonen müssen in der Lage sein, die getroffenen Maßnahmen und die damit verbundenen Ergebnisse zu erläutern. Das bedeutet, dass neben der Dokumentation auch die fachliche Argumentation im Pflegealltag eine zentrale Rolle spielt.
Simulierte Prüfungssituationen, die auf den offiziellen Prüfbögen basieren, sind eine hervorragende Möglichkeit, Unsicherheiten im Team frühzeitig zu erkennen und gezielt anzugehen. Für ambulante Dienste gilt: Die Prüfungen werden in der Regel zwei Werktage vorher angekündigt, und die Stichprobe umfasst neun Personen [1]. Eine stets aktuelle Bewohnerliste, die nach Mobilität und kognitiven Fähigkeiten gegliedert ist, sollte jederzeit verfügbar sein.
Nach jeder MD-Prüfung ergibt sich eine wertvolle Gelegenheit zur Verbesserung. Der Schlüssel liegt darin, die Ergebnisse gründlich und ehrlich zu analysieren. Besonders die Kategorien C (Defizite mit Risiko) und D (Defizite mit eingetretenen negativen Folgen) verdienen besondere Aufmerksamkeit, da hier der dringendste Handlungsbedarf besteht[8].
Zusätzlich geben Prüfer nicht bewertete Beratungshinweise, etwa zu Themen wie Gewaltprävention oder der Zusammenarbeit mit Angehörigen. Diese Hinweise bieten wichtige Anregungen für interne Verbesserungsmaßnahmen und Schulungsprogramme für Mitarbeitende[8]. Eine gezielte Analyse der Stichprobenfälle kann systematische Fehler aufdecken, die sich durch die gesamte Einrichtung ziehen. Um solche Mängel langfristig anzugehen, gewinnen technologische Lösungen zunehmend an Bedeutung.
Einmalige Anpassungen reichen nicht aus – eine nachhaltige Verbesserung gelingt nur, wenn eine gute Dokumentationspraxis Teil des täglichen Arbeitsablaufs wird. KI-gestützte Sprachdokumentation, wie sie von dexter health angeboten wird, ermöglicht es Pflegekräften, Beobachtungen direkt vor Ort per Sprache zu dokumentieren, anstatt diese später mühsam schriftlich nachzutragen.
„Die aktuelle Dokumentationspraxis bindet zu viel Zeit, die besser der direkten Patientenversorgung genutzt werden könnte. Pflegefachpersonen wollen effizient dokumentieren können!" - Kuno Betschard, Registered Nurse [9]
Die KI übernimmt dabei nicht nur die Transkription, sondern strukturiert die Informationen automatisch in das passende Format. Dialekte, Abkürzungen und Akzente werden dabei berücksichtigt und korrigiert. Das minimiert Fehler und entlastet das Team erheblich – mit einer belegten Zeitersparnis von bis zu 30 Minuten pro Pflegekraft und Tag[9].
Um den Nutzen der KI-Integration langfristig zu bewerten, ist eine kontinuierliche Erfolgskontrolle unerlässlich. Ein verlängerter Prüfrhythmus ist dabei ein starkes Indiz für nachhaltige Verbesserungen: Einrichtungen, die dauerhaft eine hohe Qualität nachweisen, können ihren Prüfzyklus gemäß der PruP-RiLi auf bis zu zwei Jahre verlängern[6]. Das reduziert den Prüfungsaufwand und setzt ein positives Signal nach außen.
Intern ist es sinnvoll, die Entwicklung der Bewertungskategorien über die Zeit zu beobachten. Wenn sich Befunde von C und D in Richtung A und B verschieben, deutet das auf deutliche Fortschritte hin. Ergänzend liefert das Indikatorenverfahren für stationäre Einrichtungen strukturierte Daten, die eine kontinuierliche Qualitätsentwicklung zwischen den Prüfungen ermöglichen[6]. Wer diese Daten konsequent nutzt, schafft eine solide Grundlage – nicht nur für die nächste Prüfung, sondern auch für eine dauerhaft bessere Pflegequalität.
Ab dem 01.07.2026 treten die neuen QPR-Richtlinien in Kraft. Um Ihre Einrichtung darauf vorzubereiten, sollten Sie frühzeitig handeln. Hier sind einige praktische Schritte, die Sie berücksichtigen können:
Indem Sie diese Maßnahmen rechtzeitig umsetzen, schaffen Sie die Grundlage dafür, dass Ihre Einrichtung sowohl regelkonform als auch effizient arbeitet.
Ein häufiger Grund für C- oder D-Bewertungen liegt in unvollständigen oder fehlerhaften Pflege- und Versorgungsdokumentationen. Besonders problematisch sind dabei die Bereiche der personenbezogenen Versorgung sowie der Einrichtungsebene.
Warum ist das so wichtig? Eine präzise und lückenlose Dokumentation in diesen Bereichen ist nicht nur entscheidend, um den Qualitätsstandards gerecht zu werden, sondern spielt auch eine zentrale Rolle dabei, bessere Bewertungen zu erhalten. Fehler oder Lücken können schnell zu Missverständnissen führen und letztlich die Gesamtbewertung negativ beeinflussen.
Die KI-Sprachdokumentation bringt einen entscheidenden Vorteil: Pflegeberichte werden präziser und vollständiger. Durch den Einsatz von Natural Language Processing (NLP) und Large Language Models (LLMs) können gesprochene Informationen in Echtzeit strukturiert erfasst werden. Das minimiert Fehler und unterstützt gleichzeitig die Einhaltung der Anforderungen der Qualitätsprüfungsrichtlinie (QPR).
Ein weiterer Pluspunkt: Die automatisierte und standardisierte Dokumentation sorgt nicht nur für eine effizientere Arbeitsweise, sondern trägt auch dazu bei, bei Inspektionen durch den Medizinischen Dienst bessere Ergebnisse zu erzielen. So wird sichergestellt, dass die Pflegeberichterstattung nicht nur schneller, sondern auch regelkonform erfolgt.