
QPR 2026 erklärt: Ergebnisorientierte Prüfungen (A–D), Fachgespräche, Dokumentationsanforderungen und digitale Hilfen für Pflegeheime.
Die QPR 2026 revolutionieren die Qualitätsbewertung in Pflegeheimen. Statt starrer Dokumentationsprüfungen steht nun die tatsächliche Versorgung der Bewohner im Mittelpunkt. Mit einer Skala von A bis D werden Pflegequalität und Risiken transparenter bewertet.
Wesentliche Änderungen:
Ab Juli 2026 gelten die Vorgaben auch für ambulante Dienste. Einrichtungen sollten jetzt handeln: Mitarbeitende schulen, Dokumentationssysteme aktualisieren und auf Fachgespräche vorbereiten. Die Änderungen bieten Chancen, Pflegequalität messbar und sichtbar zu machen.
Die QPR 2026 bringen einen grundlegenden Wandel mit sich: Weg von reiner Dokumentation, hin zur tatsächlichen Versorgungsqualität. Das bisherige Notensystem von 1,0 bis 5,0 wurde durch eine vierstufige Skala (A bis D) ersetzt[3][4]. Im Fokus stehen nun die Ergebnisqualität, ein beratungsorientierter Ansatz und reduzierte Strukturanforderungen.
Die zentrale Frage lautet jetzt: „Wird der Bewohner gut versorgt?" Die Prüfungen bewerten, ob die Pflege individuell auf die Bedürfnisse der Bewohner abgestimmt ist[4][1]. Dabei wird beispielsweise bei der Mobilitätsbewertung untersucht, ob die Dokumentation klar aufzeigt, wie sich die Mobilität eines Bewohners im Vergleich zu vor drei Monaten verändert hat[4].
Selbst bei fachlich korrekter Pflege kann es zu einer B-Bewertung (Auffälligkeiten ohne Risiko) kommen, wenn die Dokumentation unvollständig ist. Eine D-Bewertung (Defizit mit negativen Folgen) wird vergeben, wenn vermeidbare Ereignisse – etwa ein Sturz – auftreten, weil Risiken nicht erkannt oder notwendige Maßnahmen unterlassen wurden[4].
„Die neuen Richtlinien beenden die ausschließliche Fokussierung auf Dokumentation zugunsten einer umfassenden Beurteilung der Versorgung." – Careproof GmbH[3]
Ein weiterer Schwerpunkt ist der beratungsorientierte Ansatz. Im Abschlussgespräch werden nicht nur Mängel aufgezeigt, sondern auch Stärken hervorgehoben und konkrete Verbesserungsvorschläge gemacht[1][3]. Fachgespräche mit dem Pflegepersonal sind dabei entscheidend: Prüfer bewerten anhand von Leitfragen die Professionalität und die Entscheidungsgrundlagen für die Pflege[3][1].
Diese Neuausrichtung wird auch von Experten begrüßt:
„Die Zeiten, in denen sich Pflegequalität vorrangig in Aktenordnern widerspiegelte, gehen zu Ende. Der Fokus liegt jetzt auf den Menschen – und was tatsächlich bei ihnen ankommt." – Holger Kiewit, Careproof GmbH[7]
Auch die strukturellen Anforderungen wurden überarbeitet. Abstrakte Konzept- und Dokumentationsprüfungen treten in den Hintergrund. Stattdessen wird die Strukturqualität anhand kriterienbasierter Leitfragen bewertet, die die praktische Umsetzung in den Mittelpunkt stellen[3].
„Ausgefüllte Formulare ohne inhaltliche Substanz schützen Sie nicht. Der MD prüft den Zusammenhang zwischen Einschätzung, Maßnahme und Wirkung – nicht das Vorhandensein von Formularen." – Menia Ettrich[4]
Die Verlaufsdokumentation muss künftig aussagekräftig sein. Eine kurze, fachlich fundierte Notiz wie „keine Veränderung" gilt als valide Feststellung. Fehlende Dokumentation hingegen wird als Versorgungslücke gewertet[4].
QPR 2026 Bewertungsskala A-D für Pflegeheime
Der Medizinische Dienst setzt auf drei verschiedene Arten von Prüfungen, die den neuen, differenzierten Ansatz widerspiegeln:
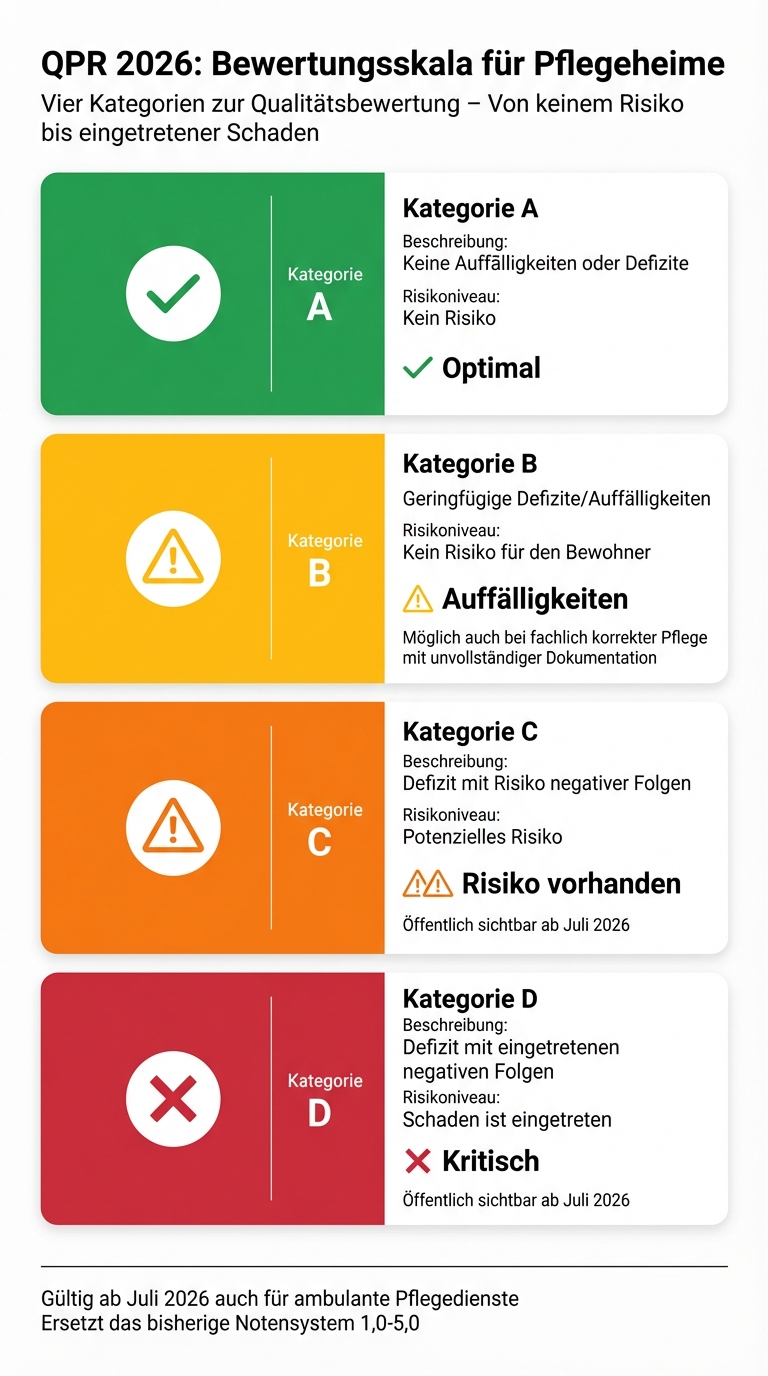
Die Qualität wird anhand eines vierstufigen Systems von A bis D bewertet. Jede Kategorie beschreibt den Schweregrad der Defizite und deren Risiko für die Bewohner[9][4][10]:
| Kategorie | Beschreibung | Risikoniveau |
|---|---|---|
| Kategorie A | Keine Auffälligkeiten oder Defizite | Kein Risiko |
| Kategorie B | Geringfügige Defizite/Auffälligkeiten | Kein Risiko für den Bewohner |
| Kategorie C | Defizit mit Risiko negativer Folgen | Potenzielles Risiko |
| Kategorie D | Defizit mit eingetretenen negativen Folgen | Schaden ist eingetreten |
Die Prüfung selbst erfolgt in vier Schritten: Zuerst werden ausgewählte Bewohner begutachtet, gefolgt von der Bewertung der Qualität der gesamten Einrichtung. Danach findet eine interne Beratung durch den MD statt, bevor die Ergebnisse im Abschlussgespräch mit der Einrichtungsleitung besprochen werden[1].
Die Prüfer stützen sich dabei auf fünf Informationsquellen: Gespräche mit Bewohnern, Fachgespräche mit Pflegekräften, Einsicht in die Pflegedokumentation, Gespräche mit Angehörigen und allgemeine Beobachtungen[3]. Diese standardisierte Herangehensweise dient der gezielten Auswahl der Bewohner für die Begutachtung.
Die Auswahl der Bewohner erfolgt anhand der Bewertungskategorien. Bei Regelprüfungen wählt der MD kurzfristig per Zufall sechs Bewohner aus. Die Einrichtung erfährt erst bei Ankunft der Prüfer, welche Bewohner ausgewählt wurden[1][9][5]. Kriterien wie Mobilität und kognitive Leistungsfähigkeit spielen dabei eine Rolle[3].
Für die individuelle Beurteilung ist die Einwilligung des Bewohners oder seines gesetzlichen Vertreters erforderlich[9][1]. Ohne Zustimmung kann keine Begutachtung stattfinden. Um Verzögerungen zu vermeiden, sollten Einrichtungen das Thema Einwilligung frühzeitig mit Bewohnern oder Betreuern klären[9].
Mit der QPR 2026 wird die praxisnahe Pflegeevaluation stärker betont – das zeigt sich auch in den überarbeiteten Dokumentationsanforderungen. Statt bloßer Formularerfüllung verlangt die QPR 2026 den Nachweis der Ergebnisqualität. Die Pflegedokumentation muss klar und nachvollziehbar die individuelle Risikoeinschätzung, die geplanten Maßnahmen und deren Wirksamkeit belegen. Der Medizinische Dienst (MD) bewertet die Dokumentation auf einer Skala von A bis D. Selbst bei fachlich korrekter Pflege kann eine unvollständige Dokumentation zu einer B-Bewertung führen.
Ein besonderes Augenmerk liegt auf QA 2.1 (Mobilität). Hierbei muss der aktuelle Mobilitätsstatus im Vergleich zu früheren Erhebungen dokumentiert werden. Auch die Aussage „keine Veränderung“ ist zulässig, solange sie fachlich begründet ist. Fehlende Angaben hingegen werden als Mangel bewertet. Zudem müssen die DNQP-Expertenstandards, wie beispielsweise bei der Sturzprophylaxe, eingehalten werden. Jedes erkannte Risiko sollte mit klar definierten Maßnahmen verknüpft sein.
„Eine ‚B'-Bewertung ist möglich, auch wenn Sie fachlich alles richtig gemacht haben – nämlich dann, wenn die Dokumentation unvollständig ist, die Maßnahmen selbst aber korrekt durchgeführt wurden." – Menia Ettrich, Ergotherapeutin
Digitale Tools, einschließlich KI, helfen Pflegeeinrichtungen dabei, diese Anforderungen effizient umzusetzen.
Moderne KI-Lösungen erleichtern die Dokumentation erheblich, indem sie Pflegedaten direkt per Spracheingabe erfassen und automatisch strukturieren. Ein Beispiel dafür ist die Software von dexter health, die Pflegekräften ermöglicht, direkt nach dem Bewohnerkontakt per Sprache zu dokumentieren, ohne zeitaufwändiges Tippen. Der integrierte SIS-Assistent ordnet automatisch Anamnese, Risikoeinschätzung und Maßnahmenplanung – alle relevanten Informationen werden vollständig und übersichtlich dargestellt.
Darüber hinaus unterstützen KI-gestützte Tools bei der Erstellung objektiver Risikoprofile. Eine KI-basierte Ganganalyse kann beispielsweise innerhalb von drei Minuten ein präzises und reproduzierbares Risikoprofil für die Sturzprophylaxe liefern. Solche Daten helfen Pflegekräften, ihre Einschätzungen gegenüber MD-Prüfern fundiert zu begründen. Die Integration dieser Tools in bestehende Pflegedokumentationssysteme spart nicht nur Zeit, sondern verhindert auch unnötige Doppelarbeit.
Pflegeeinrichtungen sind verpflichtet, alle sechs Monate Ergebnisindikatoren zu 15 Qualitätskriterien – beispielsweise Dekubitus, Stürze oder Gewichtsverlust – an eine zentrale Datenauswertungsstelle zu melden. Bei MD-Prüfungen werden Stichproben von sechs bis neun Bewohnern ausgewertet, um sicherzustellen, dass die dokumentierten Angaben mit dem tatsächlichen Pflegezustand übereinstimmen.
Eine erfolgreiche Vorbereitung auf MD-Prüfungen sollte auf drei zentrale Bereiche abzielen:
„Der Hauptfokus liegt nicht mehr wie früher auf der Dokumentation, sondern auf der Fachlichkeit der Pflege und auf Gesprächen mit Bewohnern und Fachkräften." – Birgit Fiedler, Fachberaterin für Inkontinenz und Hygiene
Mit einer strukturierten Vorbereitung und digitalen Unterstützung können Pflegeeinrichtungen die Anforderungen der QPR 2026 erfolgreich umsetzen und MD-Prüfungen souverän meistern.
Die Anforderungen der QPR 2026 setzen eine ergebnisorientierte Dokumentation voraus, die den Erfolg der Pflege deutlich macht. Hier kommen digitale Lösungen ins Spiel, wie etwa die Software von dexter health. Mit ihr können Pflegekräfte direkt nach dem Kontakt mit Bewohnern per Spracheingabe dokumentieren. Die KI übernimmt anschließend die Strukturierung der Daten und ordnet sie automatisch Bereichen wie Anamnese, Risikoeinschätzung und Maßnahmenplanung zu.
Diese Systeme schließen die Dokumentationslücke, indem sie aus den Pflegeaktivitäten objektive und reproduzierbare Risikoprofile erstellen. Das sorgt dafür, dass die geleistete Pflege auch in der Dokumentation sichtbar wird. Zudem verknüpft die KI automatisch die Schritte von Risikoeinschätzung über Planung und Durchführung bis hin zur Wirksamkeitsprüfung. Das bietet nicht nur Vorteile beim Ablauf der MD-Prüfung, sondern verbessert auch die Ergebnisqualität entsprechend den QPR-Anforderungen. Durch diese automatisierte Erfassung wird eine nahtlose Integration in bestehende Systeme möglich.
Die Integration solcher digitalen Lösungen in bestehende Dokumentationssysteme erfolgt über die Telematikinfrastruktur (TI). Diese ermöglicht einen sicheren und standardisierten elektronischen Datenaustausch zwischen Pflegeeinrichtungen und Krankenkassen. Für die Anbindung an die TI können Pflegeheime über das Antragsportal des GKV-Spitzenverbands eine TI-Pauschale beantragen, um die Kosten für die digitale Infrastruktur zu decken [12].
Moderne Dokumentationssysteme müssen zudem die technischen Vorgaben für den Austausch von Versorgungsplänen nach § 17 Abs. 1a SGB XI erfüllen. Eine nahtlose Integration verhindert Doppelarbeit und synchronisiert relevante Daten automatisch. Besonders wichtig ist, dass die Tools so eingestellt sind, dass sie Kategorie C (Defizit mit Risiko negativer Folgen) und Kategorie D (Defizit mit eingetretenen negativen Folgen) frühzeitig erkennen und markieren. Diese Kategorien sind ab dem 1. Juli 2026 für die öffentliche Qualitätsdarstellung von Bedeutung [11][13].
Bei der Einführung digitaler Lösungen müssen Pflegeeinrichtungen die Vorgaben der EU-Datenschutzverordnung strikt einhalten. Systeme müssen Gesundheitsdaten sicher verarbeiten und automatisch anonymisieren, wenn diese für statistische Auswertungen oder Qualitätsanalysen genutzt werden [6][13]. Außerdem müssen die Tools den aktuellen technischen Standards für die elektronische Datenübertragung zwischen Pflegekassen und Leistungserbringern entsprechen [12].
Die Software von dexter health erfüllt diese hohen Datenschutzanforderungen und sorgt für eine sichere Verarbeitung aller pflegerelevanten Informationen. Auch die Einhaltung der technischen Spezifikationen für die einheitliche Struktur und den elektronischen Austausch des Versorgungsplans ist gewährleistet. Pflegeeinrichtungen sollten darauf achten, dass die gewählten Tools nicht nur die aktuellen Vorgaben erfüllen, sondern auch an künftige regulatorische Änderungen angepasst werden können.
Mit der Optimierung durch digitale Tools wird die Aufmerksamkeit zunehmend auf die praktischen Hygiene- und Pflegestandards gerichtet.
Die QPR 2026 legt Hygieneanforderungen im Qualitätsbereich 5 („Bedarfsübergreifende fachliche Anforderungen“) fest. Der Medizinische Dienst (MD) überprüft hier, ob Pflegeheime die Richtlinien der Kommission für Krankenhaushygiene und Infektionsprävention (KRINKO) einhalten. Diese Vorgaben bewerten, wie Hygienemaßnahmen in der Praxis umgesetzt werden.
Die Bewertung erfolgt in den Kategorien A bis D: A steht für keine Auffälligkeiten, während D auf Defizite mit negativen Folgen hinweist. Besonders im Fokus stehen die praktische Umsetzung der Körperpflege, der Wechsel von Produkten und die Wundversorgung.
Die korrekte Umsetzung dieser Maßnahmen spielt eine entscheidende Rolle für das Vertrauen in die Pflegequalität – ein zentrales Anliegen der QPR 2026. Pflegeheime sollten sicherstellen, dass ihre Mitarbeiter gut auf Gespräche mit den MD-Prüfern vorbereitet sind. In diesen Gesprächen müssen Pflegefachkräfte darlegen können, warum bestimmte Hygienemaßnahmen gewählt wurden und wie diese den KRINKO-Richtlinien entsprechen.
Neben den KRINKO-Richtlinien stehen auch Anforderungen an die Kontinenz- und Wundversorgung im Mittelpunkt.
Die Förderung der Kontinenz wird im Qualitätsbereich 1.3 geprüft. Dabei stellt der MD drei Kernfragen: Ist das Kontinenzprofil korrekt erfasst? Sind Maßnahmen entsprechend den Wünschen des Bewohners geplant? Sind die Hilfsmittel passend ausgewählt und angepasst? Angesichts der Tatsache, dass etwa 80 % der Heimbewohner von Inkontinenz betroffen sind[14], hat dieses Thema eine besondere Bedeutung.
Die Wundversorgung wird im Qualitätsbereich 2 überprüft. Hierbei kontrolliert der MD, ob ärztlich verordnete Maßnahmen fachgerecht umgesetzt werden und ob Komplikationen wie Dekubitus vermieden werden. Ein zentraler Punkt ist die Plausibilitätsprüfung: Der MD gleicht bei sechs bis neun Bewohnern ab, ob die gemeldeten Qualitätsindikatoren mit dem tatsächlichen Zustand übereinstimmen[14][5].
Für die Hautpflege empfehlen sich pH-neutrale Produkte, um den optimalen pH-Wert der Haut (4,5–5,5) zu erhalten. Dies hilft, Hautschäden zu vermeiden und einer Einstufung in Kategorie D vorzubeugen[15]. Außerdem achten die Prüfer darauf, dass Hilfsmittel nicht nur vorhanden sind, sondern auch individuell an das Kontinenzprofil und die körperliche Anatomie des Bewohners angepasst werden.
Die QPR 2026 bringt entscheidende Veränderungen in der Qualitätsprüfung von Pflegeheimen mit sich. Der Schwerpunkt liegt künftig stärker auf der tatsächlichen Ergebnisqualität – also darauf, welche Auswirkungen die Pflege auf die Bewohner hat. Ab dem 1. Juli 2026 wird für ambulante Pflegedienste ein vierstufiges Bewertungssystem (A bis D) eingeführt, wobei nur die Kategorien C und D öffentlich sichtbar sein werden [4].
Ein wesentlicher Bestandteil dieser Neuerungen ist das Fachgespräch zwischen MD-Prüfern und dem Pflegepersonal. Hierbei geht es nicht mehr nur um dokumentierte Nachweise, sondern um fundierte, fachlich begründete Aussagen. Besonders im Fokus stehen Aspekte wie Mobilität (Qualitätsaspekt 2.1), Kontinenzförderung und Wundversorgung. Durch Plausibilitätsprüfungen wird sichergestellt, dass gemeldete Indikatoren mit der Realität vor Ort übereinstimmen [4].
Die Umsetzung dieser Anforderungen wird durch den Einsatz digitaler Technologien unterstützt. Diese Tools bieten zahlreiche Vorteile: Sie ermöglichen präzise Risikoeinschätzungen in weniger als drei Minuten [4], automatisieren die halbjährliche Übermittlung der 15 Qualitätsindikatoren an die Datenauswertungsstelle [5] und helfen bei der Analyse und Ableitung passender Pflegemaßnahmen. Damit erfüllen sie die Anforderungen der DNQP-Expertenstandards und der QPR 2026.
Eine erfolgreiche Vorbereitung auf MD-Prüfungen erfordert gut geschultes Personal, ein strukturiertes Qualitätsmanagement und den Einsatz digitaler Hilfsmittel. Mitarbeitende sollten gezielt auf die Fachgespräche vorbereitet werden, und Hygienemaßnahmen – beispielsweise nach den KRINKO-Richtlinien – müssen klar nachvollziehbar umgesetzt sein. So lässt sich die Pflegequalität nicht nur verbessern, sondern auch transparent und nachvollziehbar darstellen. Die QPR 2026 bietet somit die Chance, die tatsächliche Pflegequalität sichtbar zu machen und nachhaltig zu steigern.
Bis zum 1. Juli 2026 sind Pflegeeinrichtungen in Deutschland verpflichtet, ihre Abläufe und Dokumentationen an die neuen Qualitätsprüfungs-Richtlinien (QPR) anzupassen. Diese neuen Vorgaben legen einen stärkeren Schwerpunkt auf die tatsächliche Pflegesituation sowie die Ergebnisse der Pflegeprozesse.
Um Herausforderungen und Unsicherheiten zu vermeiden, sollten Einrichtungen frühzeitig aktiv werden. Das bedeutet:
Eine rechtzeitige Vorbereitung ist entscheidend, um die Qualität der Pflege langfristig zu sichern und den neuen Anforderungen gerecht zu werden.
Eine gründliche Vorbereitung ist entscheidend, um die Pflegequalität sicherzustellen und Missverständnisse zu vermeiden. Hier sind einige wichtige Schritte, die Sie beachten sollten:
Eine vollständige und aktuelle Dokumentation ist nicht nur ein Zeichen von Professionalität, sondern auch essenziell, um die Pflegequalität überzeugend darzustellen. Fehler lassen sich so minimieren, und alle Beteiligten können effizient zusammenarbeiten.
Eine klare, vollständige und nachvollziehbare Pflegedokumentation ist entscheidend, um C/D-Risiken effektiv zu minimieren. Ein zentraler Punkt ist die frühzeitige Erkennung potenzieller Risiken. Dazu gehören die individuelle Risikoeinschätzung und die Dokumentation entsprechender Maßnahmen, wie zum Beispiel Strategien zur Sturzprävention.
Die Richtlinie legt außerdem großen Wert auf die regelmäßige Überprüfung und Dokumentation der Versorgungssituation. Dies hilft, mögliche negative Folgen zu vermeiden und die Pflegequalität auf einem hohen Niveau zu halten.
Ein zusätzlicher Vorteil: Der Einsatz digitaler Tools kann den gesamten Prozess effizienter gestalten und Pflegekräfte entlasten.