
Digitale Schichtübergaben sparen Zeit, reduzieren Fehler und bieten revisionssichere, DSGVO-konforme Pflegedokumentation.
Die digitale Schichtübergabe revolutioniert den Alltag in Pflegeheimen: Zeitersparnis, weniger Fehler und mehr Transparenz. Statt mündlicher Übergaben oder unübersichtlicher Papierdokumentation setzen Pflegekräfte auf digitale Tools, die Informationen strukturiert und in Echtzeit verfügbar machen.
Vorteile auf einen Blick:
Ein Beispiel: Einrichtungen wie die Diakonie Stiftung Salem oder die Rummelsberger Diakonie konnten durch digitale Übergabesysteme nicht nur ihre Effizienz steigern, sondern auch die Zufriedenheit der Pflegekräfte verbessern. Digitale Lösungen wie dexter health bieten Funktionen wie Sprachdokumentation und automatisierte Pflegeplanung, die den Arbeitsalltag deutlich erleichtern.
Die Umstellung erfordert Schulungen und klare Standards, bringt jedoch langfristig Vorteile für Bewohner, Pflegekräfte und Einrichtungen.
Mündliche Schichtübergaben nehmen in der Regel 10 bis 20 Minuten pro Wechsel in Anspruch [4]. In Einrichtungen mit mehreren Wohnbereichen summiert sich dieser Zeitaufwand erheblich [4]. Nach einer anstrengenden 8-Stunden-Schicht leidet zudem oft die Qualität der Informationsweitergabe [4].
Flexible Arbeitszeiten und Teilzeitmodelle verschärfen das Problem. Nicht alle Mitarbeitenden sind zum Zeitpunkt der Übergabe anwesend, was bedeutet, dass sie separat informiert werden müssen. Dieser zusätzliche Aufwand stört den Arbeitsfluss und reduziert die Zeit für die direkte Pflege [4]. Neben dem Zeitverlust führen mündliche Übergaben auch zu schwerwiegenden Kommunikationsproblemen.
Mündliche Übergaben sind besonders anfällig für Ungenauigkeiten, subjektive Darstellungen und das Weglassen wichtiger Informationen [4][6]. Eine fehlende Struktur führt dazu, dass essenzielle Details übersehen und unwichtige Aspekte überbetont werden [6]. Das Pflegenetzwerk Deutschland beschreibt die Problematik treffend:
„Kommunikationsfehler in der Pflege sind ein Risiko für die Patientensicherheit. Eine mögliche Quelle dafür sind Übergaben beim Schichtwechsel." [5]
Ein Beispiel aus der Praxis: Während der Einführung digitaler Pflegedokumentation am Helios Klinikum München West im Herbst 2021 bemerkten 54,7 % der Mitarbeitenden eine Veränderung der Übergabequalität. Viele erkannten, wie fehleranfällig das vorherige mündliche System war [6]. Solche Kommunikationsprobleme führen oft zu Dokumentationslücken, die wiederum Compliance-Risiken mit sich bringen.
Die unsystematische Art mündlicher Übergaben kann auch die Qualität der Dokumentation beeinträchtigen. Statt schriftliche Dokumentationen sinnvoll zu ergänzen, dienen mündliche Übergaben häufig dazu, unvollständige Einträge zu korrigieren [4]. Dies führt zu Lücken, die bei Prüfungen durch den Medizinischen Dienst problematisch werden können. Informationen, die nur mündlich weitergegeben werden, sind weder transparent noch nachvollziehbar – es sei denn, ein strukturiertes Modell wie SBAR wird konsequent genutzt [5].
Manuelle Nachträge erfüllen oft nicht die Anforderungen einer zeitnahen Dokumentation [3]. Darüber hinaus entsprechen sie nicht den Expertenstandards oder der Strukturierten Informationssammlung (SIS), die bei behördlichen Prüfungen eine zentrale Rolle spielen [3]. Eine unstrukturierte Dokumentation erhöht das Risiko, bei solchen Prüfungen durchzufallen – ein Compliance-Problem, das Einrichtungen unbedingt vermeiden sollten.
Digitale Systeme machen mühsame, manuelle Übergaben überflüssig. Statt zeitintensive mündliche Zusammenfassungen am Ende einer Schicht durchzuführen, ermöglicht die digitale Dokumentation den direkten Zugriff auf alle wichtigen Bewohnerdaten – ganz bequem über Smartphone oder Tablet. Pflegekräfte können Vitalwerte und Berichte direkt am Bewohnerbett erfassen, wodurch pro Schicht etwa 20 bis 30 Minuten eingespart werden[2].
Ein gutes Beispiel liefert das Diakoneo-Seniorenzentrum Rothenburg o.d.T., das im März 2025 einen digitalen Sprachassistenten einführte, der mit dem bestehenden Connext Vivendi-System verknüpft ist. Patrick Wagner, Referent Dienste für Menschen bei Diakoneo, erklärte dazu:
„Die Dokumentation am Schichtende und die damit verbundenen Überstunden gehören der Vergangenheit an"[2].
Durch die sofortige Verfügbarkeit der Daten entfällt zudem das formelle Übergabegespräch, was den Arbeitsfluss weiter beschleunigt.
KI-gestützte Tools minimieren Kommunikationsfehler, da sie Informationen direkt aus der elektronischen Pflegedokumentation – einschließlich Notizen, Anordnungen und Testergebnissen – extrahieren[7]. Kritische Veränderungen, die bei manuellen Übergaben leicht übersehen werden könnten, werden von der KI hervorgehoben.
Ein Pilotprojekt bei HCA Healthcare in den USA zeigte, dass Pflegekräfte im Juli 2025 die KI-erstellten Übergabeberichte als zu 86 % faktisch korrekt und zu 90 % hilfreich bewerteten[7]. Samantha Hall, Pflegekraft am TriStar Hendersonville Medical Center, brachte es auf den Punkt:
„Je reibungsloser die Übergabe, desto mehr Zeit haben wir für unsere Bewohner"[7].
Ein weiterer Vorteil: Digitale Systeme eliminieren den sogenannten „Erinnerungsbias“, bei dem Pflegekräfte auf ihr Gedächtnis angewiesen sind, um 8 bis 12 Stunden Pflege zusammenzufassen[7]. Diese Technologien verbessern nicht nur die Genauigkeit, sondern sorgen auch für die Einhaltung gesetzlicher Vorgaben.
Digitale Schichtübergaben erleichtern die Einhaltung deutscher Compliance-Standards. Alle Einträge sind mit einem Zeitstempel versehen und können nicht ohne Nachweis nachträglich geändert werden – ein klarer Vorteil bei Prüfungen durch den Medizinischen Dienst[1]. Zudem erfüllen moderne KI-Tools die strengen Datenschutzvorgaben (DSGVO, KDG, DSG-EKD)[2].
Ein weiteres Plus: Die Spracherkennung erfolgt direkt auf dem Gerät und nicht in der Cloud, was den Schutz sensibler Daten zusätzlich erhöht[2]. Die strukturierte digitale Dokumentation sowie eine Spracherkennung in der SIS-Pflegeplanung sorgen dafür, dass alle relevanten Informationen transparent und nachvollziehbar übertragen werden – genau das, was Prüfinstanzen fordern.
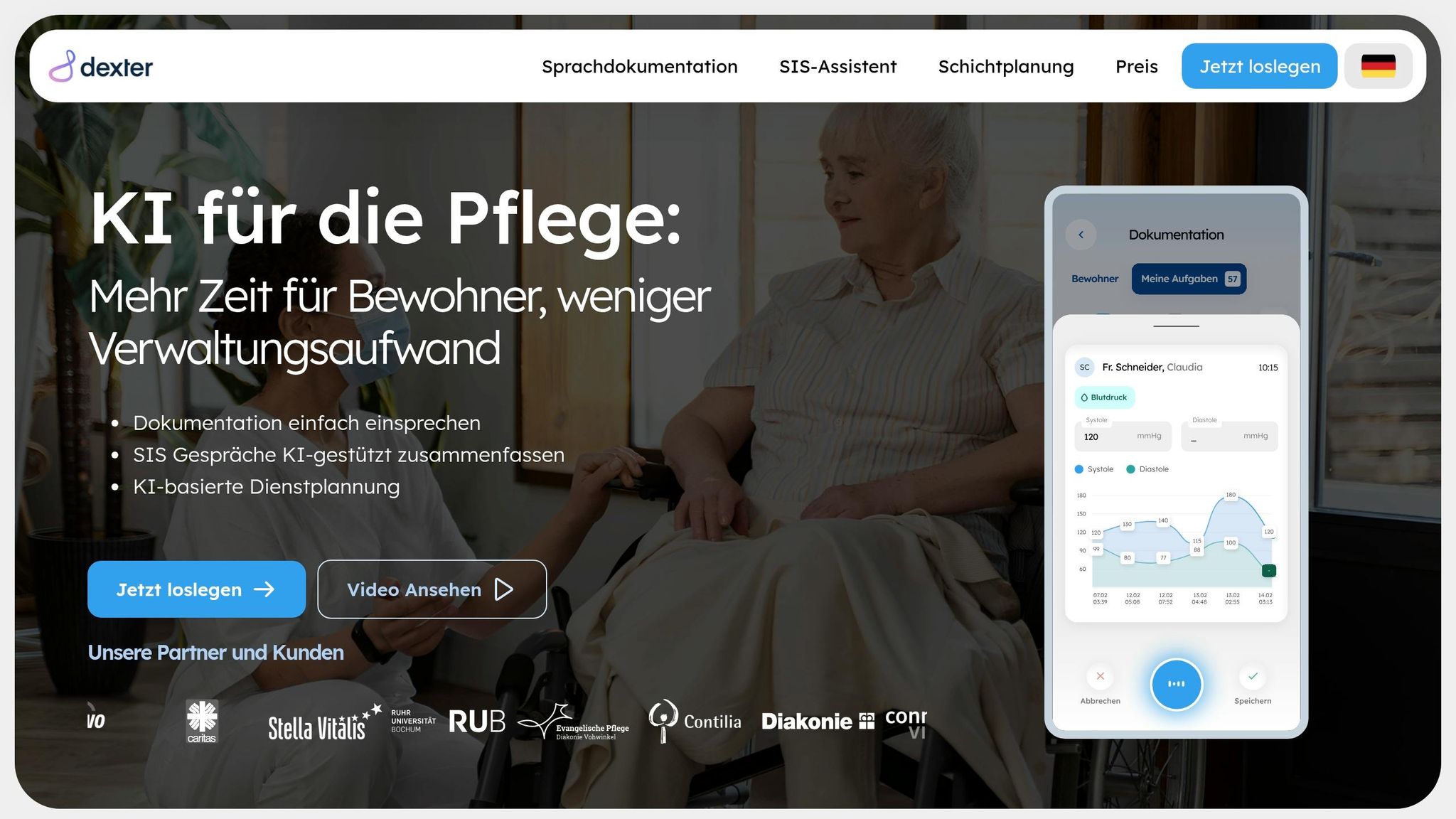
Auf der Grundlage der Vorteile digitaler Übergaben bietet dexter health speziell entwickelte Lösungen. Mit der Sprachdokumentation können Pflegekräfte ihre Beobachtungen direkt nach dem Kontakt mit Bewohnern per Sprache festhalten – ganz ohne Stift und Papier. Die KI verarbeitet die Aufnahmen blitzschnell und überträgt die strukturierten Daten automatisch ins Dokumentationssystem. So stehen alle Informationen sofort der nächsten Schicht zur Verfügung. Diese Funktion trägt wesentlich dazu bei, die Genauigkeit der Dokumentation zu verbessern.
Ein Beispiel für den Erfolg dieser Technologie ist die Einführung bei der Rummelsberger Diakonie im August 2025. Hier zeigte sich, dass jede Pflegekraft durch den Einsatz von dexter health täglich etwa 20 Minuten Zeit spart, die direkt in die Betreuung der Bewohner investiert werden können[3]. Diego A., Pflegehelfer, beschreibt seine Erfahrung so:
„Die Sprachdokumentation von dexter ist eine echte Erleichterung für meine Arbeit! Besonders hilft mir die KI-Korrektur, um meine Dokumentation zu verbessern."[3]
Neben der Zeitersparnis sorgt die Lösung auch für eine bessere Strukturierung der Pflegeplanung.
Der SIS-Assistent ist ein weiteres Highlight von dexter health. Während Gesprächen mit Bewohnern nimmt die KI automatisch relevante Informationen auf und erstellt daraus eine strukturierte Pflegeplanung, einschließlich Risikoeinschätzungen. Dazu genügt es, das Smartphone während des Gesprächs in der Nähe zu platzieren. Die Technologie übernimmt den Rest und generiert die komplette Pflegeplanung. Elena S., Pflegefachkraft, bringt es auf den Punkt:
„Dank dexter schreibt sich die SIS quasi von selbst. Eine echte Arbeitserleichterung!"[3]
Die Anwendung ist einfach zu bedienen und erfordert kaum technische Vorkenntnisse. Alle Daten werden sicher auf deutschen Servern gespeichert und entsprechen den strengen Anforderungen der DSGVO, des KDG sowie des DSG-EKD.
dexter health überzeugt auch durch seine nahtlose Integration in bestehende Pflegedokumentationssysteme. Es ist mit über 80 % der in Deutschland verwendeten Pflegedokumentationssysteme kompatibel[3]. Dank der REST-API werden Doppeleingaben vermieden, was den Arbeitsaufwand weiter reduziert. Die Implementierung dauert in der Regel nur 2 bis 3 Wochen – von der ersten Beratung bis zur Inbetriebnahme. Durch die Echtzeit-Datenübertragung sind alle Informationen sofort verfügbar, was eine lückenlose und prüfungssichere Übergabe gewährleistet.
Der erste Schritt zur Verbesserung besteht darin, den aktuellen Workflow genau unter die Lupe zu nehmen. Über einen Zeitraum von 1–2 Wochen sollten Sie die Dauer mündlicher Übergaben dokumentieren, die in der Regel zwischen 15 und 30 Minuten liegt[8]. Gleichzeitig sollten häufige Fehler wie fehlende Vitalwerte oder ungenaue Medikationsänderungen protokolliert werden. Studien zeigen, dass etwa 25–40 % der Informationen fehlerhaft weitergegeben werden[11]. Mit Hilfe von Checklisten können Sie sicherstellen, dass alle Schichten erfasst werden und Schwachstellen wie Zeitverluste, Kommunikationsprobleme oder Risiken im Hinblick auf die Einhaltung von § 76 SGB XI identifiziert werden.
Nach der Analyse ist es Zeit, digitale Lösungen schrittweise einzuführen. Starten Sie mit einem Pilotprojekt auf einer Station. Hier könnte beispielsweise die Sprachdokumentation von dexter health eingesetzt werden, mit der Pflegekräfte ihre Beobachtungen direkt per Smartphone erfassen können. Der integrierte SIS-Assistent hilft dabei, die Pflegeplanung automatisch zu strukturieren, während die REST-API-Integration eine nahtlose Verbindung zu bestehenden Systemen wie dem DMRZ Übergabebuch ermöglicht. Ein Pilotprojekt mit etwa 10 Nutzern, das MDK-konforme Vorlagen umfasst und mobilen Echtzeitzugriff bietet, kann oft innerhalb von zwei bis drei Wochen – von der ersten Beratung bis zur vollständigen Inbetriebnahme – umgesetzt werden[3].
Die Schulung der Mitarbeitenden ist ein entscheidender Faktor für den Erfolg der Umstellung. Planen Sie pro Schichtgruppe 2–4 Stunden Praxiseinheiten und ergänzen Sie diese durch E-Learning-Module und Mentoring-Programme. Demonstrieren Sie dabei die Spracheingabe für Verlaufsberichte, die Nutzung des SIS-Assistenten und die Bedienung der neuen Schnittstellen. Rollenspiele, z. B. mit Nachtschicht-Alarmen, können helfen, das Gelernte zu verankern. Erfahrungen aus Caritas-Einrichtungen zeigen, dass tablet-basierte Schulungen zur Wunddokumentation die Akzeptanz innerhalb eines Monats auf rund 90 % steigern können. Kompetenztests vor und nach der Schulung, mit dem Ziel einer Erfolgsquote von 80 %, sorgen zusätzlich für Sicherheit in der Anwendung[9]. Nach der Schulung sollten die erzielten Fortschritte regelmäßig überprüft werden.
Um den Erfolg zu messen, sollten konkrete Kennzahlen erhoben werden. Beispiele sind eine 50 %ige Reduktion der Dokumentationszeit, eine Fehlerquote von unter 5 % und 100 % MDK-Konformität. Basisdaten sollten mindestens vier Wochen lang erfasst werden. Audits können genutzt werden, um die Genauigkeit der Dokumentation zu prüfen. In der Praxis hat sich beispielsweise gezeigt, dass im Caritas-Seniorenheim Spalt die Aufnahmezeit um 50 % reduziert wurde, was über 30 Minuten pro Schicht für die direkte Pflege freisetzte. Zudem erreichte das DMRZ Übergabebuch 100 % Lesebestätigungen, wodurch mündliche Informationslücken vollständig geschlossen wurden. Ergänzen Sie diese quantitativen Ergebnisse durch regelmäßige Mitarbeiterforen, um qualitatives Feedback einzuholen[10][11].

Mündliche vs. digitale Schichtübergabe: Zeitersparnis und Effizienzvergleich in der Pflege
Die Unterschiede zwischen mündlicher und digitaler Schichtübergabe sind deutlich – vor allem in Bezug auf Präzision und Effizienz. Während mündliche Übergaben oft auf handschriftliche Notizen und das Erinnerungsvermögen der Pflegekräfte angewiesen sind, arbeiten digitale Systeme mit Echtzeitdaten, was das Risiko von Informationslücken erheblich reduziert. Papierbasierte Systeme führen häufig dazu, dass wichtige Informationen verloren gehen oder unvollständig weitergegeben werden.
Digitale Lösungen bieten zudem einen sofortigen Zugriff auf relevante Informationen. Bei mündlichen Übergaben sind diese oft auf zentrale Orte wie das Stationszimmer oder auf individuelle Notizzettel beschränkt. Im Gegensatz dazu ermöglichen digitale Systeme den mobilen Zugriff auf Vitaldaten, Medikationspläne oder Notfallkontakte – und das über Smartphones, unabhängig vom Standort. Die wichtigsten Unterschiede sind in der folgenden Tabelle zusammengefasst.
In der Praxis zeigen Tests, dass digitale Übergaben den Schichtablauf erheblich beschleunigen können. Sie machen zentrale Treffen überflüssig und verringern dadurch Überstunden.
| Merkmal | Mündliche bzw. papierbasierte Übergabe | Digitale bzw. KI-gestützte Übergabe |
|---|---|---|
| Zeiteffizienz | Zeitaufwendig; oft mit Überstunden verbunden | Spart 20–30 Minuten pro Schicht[2] |
| Zugänglichkeit | Informationen an zentrale Orte oder Papiernotizen gebunden | Echtzeitdaten jederzeit und überall verfügbar |
| Genauigkeit | Subjektiv und unvollständig; abhängig von handschriftlichen Notizen | Strukturiert und vollständig erfasst |
| Informationsstruktur | Häufig lückenhaft, Risiko von Informationsverlust | Vollständig und klar strukturiert |
| Datensicherheit | Anfällig für Dokumentationslücken | Sicherere Kommunikation und Koordination |
Eine Studie am Helios Klinikum München West aus Oktober bis November 2021 zeigte, dass 54,7 % der Pflegekräfte nach der Einführung elektronischer Dokumentation eine verbesserte Übergabequalität wahrnahmen. Von diesen bewerteten 33,3 % den neuen Prozess als „besser“ und 1,9 % sogar als „viel besser“[12]. Diese Ergebnisse verdeutlichen, wie digitale Übergaben die Pflegepraxis effizienter gestalten können – vorausgesetzt, das Personal erhält eine umfassende Schulung.
Um digitale Schichtübergaben erfolgreich zu gestalten, sind drei Aspekte besonders wichtig: Datenschutz, Akzeptanz im Team und einheitliche Dokumentationsstandards. Diese Elemente sorgen für Sicherheit, Effizienz und eine reibungslose Integration in den Pflegealltag.
Digitale Pflegedokumentation verarbeitet sensible Gesundheitsdaten, die besonders geschützt werden müssen – vor allem im Hinblick auf die EU-Datenschutzgrundverordnung. Wichtig ist, dass Änderungen an Einträgen nicht überschrieben, sondern nachvollziehbar protokolliert werden. Systeme sollten automatisch dokumentieren, wer welche Daten wann erfasst oder geändert hat.
Diese Transparenz schützt nicht nur die Bewohner, sondern auch die Einrichtung, zum Beispiel bei Prüfungen durch den Medizinischen Dienst. Solche Maßnahmen ergänzen die Vorteile digitaler Lösungen, wie sie bereits im Pflegealltag genutzt werden.
Zahlen belegen, dass viele Pflegekräfte digitalen Technologien gegenüber positiv eingestellt sind:
Trotz dieser Vorteile gibt es Vorbehalte, oft aus Angst vor einem höheren Arbeitsaufwand oder Veränderungen im Umgang mit Bewohnern.
„Digitalization does not aim to replace nursing staff, but to support them."
– Denise Ni, SEO Manager, Care Rockets [13]
Ein bewährter Ansatz ist, das Team frühzeitig einzubinden. Eine Pilotphase auf einer Station bietet Pflegekräften die Gelegenheit, die Vorteile selbst zu erleben und diese Erfahrungen später an Kollegen weiterzugeben [13].
Eine konsistente Dokumentation basiert auf fünf Grundprinzipien: vollständig, sachlich, verständlich, zeitnah und individualisiert [14]. Digitale Systeme erleichtern dies durch standardisierte Vorlagen, z. B. für Pflegeanamnesen, Medikationspläne oder Risikoeinschätzungen wie Sturz- oder Dekubitusrisiken [14].
Wichtig ist, eine objektive Sprache zu verwenden, ohne wertende Aussagen. Verantwortlichkeiten zwischen Pflegefachkräften und Pflegehilfskräften sollten klar definiert sein. Die Dokumentation sollte direkt nach einer Maßnahme erfolgen, um Informationsverluste zu vermeiden [14] [15]. Fachjargon und unklare Abkürzungen sollten vermieden werden – stattdessen sind präzise und allgemein verständliche Begriffe zu bevorzugen.
Mit diesen Best Practices bleibt die digitale Dokumentation nicht nur effizient, sondern auch benutzerfreundlich und rechtskonform – ein entscheidender Faktor für einen erfolgreichen Pflegealltag.
Die Umstellung von mündlichen auf digitale Schichtübergaben bringt messbare Vorteile für Pflegeeinrichtungen. Bis zu 50 % Zeitersparnis bei der Übergabe heißt konkret: pro Schichtwechsel entfallen im Durchschnitt 15 Minuten [16]. Diese gewonnene Zeit kann direkt in die Versorgung der Bewohner investiert werden – ein entscheidender Aspekt, gerade angesichts des Fachkräftemangels.
Doch es geht nicht nur um Zeit. Die Patientensicherheit profitiert ebenfalls erheblich: Pflegeeinrichtungen mit automatisierten Übergabesystemen berichten von 40 % weniger unerwünschten Ereignissen, die durch Kommunikationsfehler entstehen, und von 30 % weniger Compliance-Vorfällen in der Dokumentation [16]. Diese Verbesserungen schützen sowohl die Bewohner als auch die Einrichtungen selbst, beispielsweise bei Prüfungen durch den Medizinischen Dienst.
Auch für die Pflegekräfte bringt die Digitalisierung spürbare Entlastung. 80 % der Mitarbeiter geben an, weniger Stress zu empfinden und zufriedener mit ihrer Arbeit zu sein, seit digitale Übergabetools eingeführt wurden [16]. Die Reduzierung der administrativen Aufgaben schafft mehr Raum für das Wesentliche: die direkte Betreuung der Bewohner.
Die Vorteile – von präziser Dokumentation über die Einhaltung von Compliance-Anforderungen bis hin zur strukturierten Informationsweitergabe – wirken sich positiv auf den gesamten Pflegealltag aus. Dank der nahtlosen Integration in bestehende Systeme kann der Übergang schrittweise erfolgen, ohne den Betrieb zu stören. Mit revisionssicherer Dokumentation und automatischen Prüfprotokollen erfüllen digitale Schichtübergaben alle rechtlichen Vorgaben und tragen so langfristig zur Verbesserung der Pflegequalität und des Betriebs bei.
Starten Sie die Umstellung in kleinen Schritten, um den Übergang reibungsloser zu gestalten. Binden Sie Ihre Mitarbeitenden frühzeitig ein, indem Sie offene Kommunikation fördern und Schulungen anbieten, die ihnen den Umgang mit neuen Systemen erleichtern. Vermitteln Sie dabei klar die Vorteile, die die Digitalisierung für den Arbeitsalltag bringt.
Ein digitales Dokumentationssystem kann dabei helfen, Pflegeinformationen jederzeit schnell und unkompliziert verfügbar zu machen. Um Prozesse zu vereinheitlichen, können bewährte Modelle wie SBAR (Situation, Background, Assessment, Recommendation) eingesetzt werden, die eine klare und strukturierte Kommunikation fördern.
Eine durchdachte und strategische Planung der Digitalisierung sorgt nicht nur für eine spürbare Erleichterung im Alltag, sondern steigert auch die Akzeptanz innerhalb des Teams. So wird die Einführung neuer Technologien zu einem gemeinsamen Erfolg.
Eine digitale Übergabe muss die Anforderungen des Bundesdatenschutzgesetzes (BDSG) in Bezug auf den Datenschutz erfüllen. Dazu zählen unter anderem der Schutz personenbezogener Daten, die Sicherstellung der Rechte der Betroffenen sowie die sichere Verarbeitung und Speicherung dieser Daten. Diese Richtlinien sorgen dafür, dass digitale Dokumentationen sowohl rechtlich abgesichert als auch sicher gehandhabt werden.
Um Ihr Team von den Vorteilen zu überzeugen, setzen Sie auf klare Kommunikation: Zeitersparnis, weniger Stress und eine höhere Pflegequalität. Bieten Sie gezielte Schulungen an und beziehen Sie das Team aktiv in den gesamten Prozess ein.
Die Einführung ist unkompliziert und dauert nur wenige Wochen. Sie umfasst die technische Einrichtung, Schulungen sowie eine begleitende Betreuung. Dadurch steigt die Akzeptanz, und die tägliche Arbeit wird spürbar erleichtert. Das Ergebnis? Mehr Zeit für die direkte Betreuung der Bewohner.